ЭКГ или электрокардиография - диагностическая процедура, в процессе которой осуществляется графическая регистрация электрической активности сердечной мышцы. Расшифровка ЭКГ - прерогатива врача-кардиолога или терапевта. Обычный пациент, получая на руки результаты электрокардиограммы видит лишь непонятные зубцы, которые ему ни о чем не говорят.
Заключение, написанное на обороте ЭКГ - ленты тоже состоит из сплошных медицинских терминов и разъяснить их значение может только специалист. Спешим успокоить наиболее впечатлительных пациентов. Если во время обследования диагностированы опасные состояния (нарушения сердечного ритма, подозрение на ), больного сразу госпитализируют. При патологических изменениях неясной этиологии кардиолог направит больного на дополнительное обследование, которое может включать холтеровское мониторирование, УЗИ сердца или нагрузочные тесты (велоэргометрию).
ЭКГ сердца: суть процедуры

Электрокардиограмма - самый простой и доступный метод функциональной диагностики работы сердца. Сегодня каждая бригада скорой кардиологической помощи оснащена портативными электрокардиографами, которые считывают информацию о сокращении миокарда и фиксируют электрические импульсы сердца на ленте самописца. В поликлинике на процедуру ЭКГ направляют всех пациентов, проходящих комплексное медицинское обследование.
Во время процедуры оценивают следующие параметры:
- Состояние сердечной мышцы (миокарда). При расшифровке кардиограммы опытный врач видит, имеются ли воспалительные явления, повреждения, утолщения в структуре миокарда, оценивает последствия электролитного дисбаланса или гипоксии (кислородного голодания).
- Правильность сердечного ритма и состояние системы сердца, проводящей электрические импульсы. Все это в графическом виде отражается на ленте кардиограммы.
При сокращении сердечной мышцы возникают спонтанные электрические импульсы, источник которых находится в синусовом узле. Путь каждого из импульсов проходит по нервным путям всех отделов миокарда, побуждая его к сокращению. Период, когда импульс проходит через миокард предсердий и желудочков, вызывая их сокращение, называется систолой. Промежуток времени, когда импульс отсутствует и сердечная мышца сокращается - диастолой.
Метод ЭКГ как раз и заключается в регистрации этих электрических импульсов. Принцип работы электрокардиографа строится на улавливании разницы электрических разрядов, возникающих в разных отделах сердца во время систолы (сокращения) и диастолы (расслабления) и переносе их на специальную ленту в виде графика. Графическое изображение выглядит, как ряд остроконечных зубцов или полусферических пик с промежутками между ними. При расшифровке ЭКГ врач обращает внимание на такие графические показатели, как:
- зубцы;
- интервалы;
- сегменты.
Оценивается их расположение, высота пикового значения, продолжительность интервалов между сокращениями, направление и последовательность. Каждая линия на ленте кардиограммы должна соответствовать определенным параметрам. Даже незначительное отклонение от нормы может указывать на функций сердечной мышцы.
Показатели нормы ЭКГ с расшифровкой

Электрический импульс, проходящий через сердце, на ленте кардиограммы отражается в виде графика с зубцами и интервалами, над которыми можно увидеть латинские буквы P,R, S, T, Q. Давайте выясним, что они означают.
Зубцы (пики над изолинией):
Р - процессы систолы и диастолы предсердий;
Q, S - возбуждение перегородки между желудочками сердца;
R - Возбуждение желудочков;
Т - расслабление желудочков.
Сегменты (участки, включающие интервал и зубец):
QRST - продолжительность сокращения желудочков;
ST - период полного возбуждения желудочков;
ТР - продолжительность диастолы сердца.
Интервалы (участки кардиограммы, лежащие на изолинии):
PQ - время распространения электрического импульса от области предсердия до желудочка.
При расшифровке ЭКГ сердца обязательно указывают количество ударов сердца в минуту или частоту сердечных сокращений (ЧСС). В норме, для взрослого человека, это значение составляет от 60 до 90 уд/ мин. У детей показатель зависит от возраста. Так, значение ЧСС у новорожденных детей составляет 140-160 ударов в минуту, а затем постепенно снижается.
Расшифровка ЭКГ миокарда учитывает такой критерий, как проводимость сердечной мышцы. На графике он показывает процесс передачи импульса. В норме они передаются последовательно, при этом порядок ритма остается неизменным.
При расшифровке результатов ЭКГ врач обязательно обращает внимание на синусовый ритм сердца. По этому показателю можно судить о слаженности работы различных отделов сердца и о правильной последовательности систолических и диастолических процессов. Чтобы более точно представить работу сердца, посмотрим на расшифровку показателей ЭКГ с таблицей нормативных значений.
ЭКГ расшифровка у взрослых
ЭКГ расшифровка у детей

Результаты ЭКГ с расшифровкой помогают врачу поставить правильный диагноз и назначить необходимое . Остановимся подробнее на описании таких важных показателей как сердечный ритм, состояния миокарда и проводимость сердечной мышцы.
Варианты сердечного ритма
Синусовый ритм
Если в описании электрокардиограммы вы видите эту надпись, и значение ЧСС находится в пределах нормы (60-90 уд/мин) - это означает, что сбоев в работе сердечной мышцы не наблюдается. Ритм, задаваемый синусовым узлом, отвечает за здоровье и благополучие проводящей системы. И если отклонений в ритме нет, то ваше сердце - абсолютно здоровый орган. Патологическим признается ритм, задаваемый предсердиями, желудочковым или атриовентрикулярным отделами сердца.

При синусовой аритмии импульсы выходят из синусового узла, но промежутки между сокращениями сердечной мышцы разные. Причиной такого состояния могут быть физиологические изменения в организме. Поэтому синусовую аритмию часто диагностируют у подростков и молодых людей. В каждом третьем случае такие отклонения требуют наблюдения у кардиолога, чтобы предотвратить развитие более опасных нарушений сердечного ритма.
Тахикардия
Это состояние, при котором ЧСС превышает 90 уд/мин. Синусовая тахикардия может быть физиологической и патологической. В первом случае учащение сердечного ритма возникает в ответ на физическую или психологическую нагрузку, прием алкоголя, кофеинсодержащих или энергетических напитков. После исчезновения нагрузки сердечный ритм быстро возвращается к норме.
Патологическая тахикардия диагностируется в том случае, когда учащенное сердцебиение наблюдается в состоянии покоя. Причиной такого состояния могут стать инфекционные заболевания, обширная кровопотеря, анемия, кардиомиопатия или эндокринные патологии, в частности, тиреотоксикоз.
Брадикардия
Это замедление сердечных сокращений до частоты менее 50 уд/мин. Физиологическая брадикардия наступает во сне, а также часто диагностируется у лиц, профессионально занимающихся спортом.
Патологическое замедление сердечного ритма наблюдается при слабости синусового узла. При этом ЧСС может замедляться до 35 уд/мин, что сопровождается гипоксией (недостаточным поступлением кислорода к тканям сердца) и обморочными состояниями. В этом случае пациенту рекомендуется операция по вживлению сердечного электростимулятора, который заменяет собой синусовый узел и обеспечивает нормальный ритм сокращений сердца.
Экстрасистолия
Это состояние, при котором возникают внеочередные сердечные сокращения, сопровождающиеся удвоенной компенсаторной паузой. Пациент ощущает провалы в сердечном ритме, которые описывает как хаотичные, учащенные или замедленные толчки. При этом ощущается покалывание в груди, возникает ощущение пустоты в животе и страх смерти.
Экстрасистолы могут быть функциональными (причина- гормональные сбои, ) или органическими, возникающими на фоне сердечных заболеваний (кардиопатий, миокардитов, ИБС, пороков сердца).
Тахикардия пароксизмальная
Под этим термином скрывается приступообразное учащение сердечного ритма, которое может сохраняться в течение короткого времени или продолжаться несколько дней. При этом сердечный ритм может увеличиваться до 125 уд/мин, при одинаковых промежутках времени между сокращениями сердца. Причиной патологического состояния становятся нарушения циркуляции импульса в проводящей системе сердца.
Аритмия мерцательная
Тяжелая патология, которая проявляется трепетанием (мерцанием) предсердий. Может заявлять о себе приступами или приобретать постоянную форму. Промежутки между сокращениями сердечной мышцы могут быть разной продолжительности, так как ритм задает не синусовый узел, а предсердия. Частота сокращений нередко увеличивается до 300- 600 уд/мин, при этом полноценного сокращения предсердий не происходит, желудочки недостаточно заполняются кровью, что ухудшает сердечный выброс и ведет к кислородному голоданию органов и тканей.
Приступ мерцательной аритмии начинается с сильного сердечного толчка, после которого начинается учащенное неритмичное сердцебиение. Больной испытывает сильную слабость, головокружение, страдает от потливости, одышки, иногда может потерять сознание. Об окончании приступа свидетельствует нормализация ритма, сопровождающаяся позывами к мочеиспусканию и обильным отхождением мочи. Приступ мерцательной аритмии купируют медикаментозными средствами (таблетками, уколами). При отсутствии своевременной помощи увеличивается риск развития опасных осложнений (инсульта, тромбоэмболии).
Нарушения проводимости

Электрический импульс, зарождаясь в синусовом узле, распространяется через проводящую систему, стимулируя желудочки и предсердия к сокращению. Но если на каком- либо участке проводящей системы происходит задержка импульса, то нарушается насосная функция всей сердечной мышцы. Такие сбои в проводящей системе называются блокадами. Чаще всего они развиваются в результате функциональных нарушений или являются следствием алкогольной или лекарственной интоксикации организма. Различают несколько типов блокад:
- AV-блокада- характеризуется задержкой возбуждения в атриовентрикулярном узле. При этом, чем реже сокращаются желудочки, тем тяжелее нарушения кровообращения. Самая тяжелая - 3-я степень, которую еще называют поперечной блокадой. При этом состоянии сокращения желудочков и предсердий никак не взаимосвязаны.
- Синоатриальная блокада - сопровождается затруднением выхода импульса из синусового узла. Со временем такое состояние приводит к слабости синусового узла, что проявляется урежением сердечного ритма, слабостью, одышкой, обмороками.
- Нарушение желудочковой проводимости. В желудочках импульс распространяется по ветвям, ножкам и стволу пучка Гиса. Блокада может проявиться на любом из этих уровней и выражается это тем, что возбуждение наступает не одновременно, так как из-за нарушения проводимости один из желудочков запаздывает. При этом блокада желудочков может быть постоянной и непостоянной, полной или частичной.
Причинами нарушения проводимости выступают различные сердечные патологии (пороки сердца, ИБС, кардиомиопатии, опухоли, ишемическая болезнь, эндокардиты).
Состояния миокарда
Расшифровка ЭКГ дает представление о состоянии миокарда. Например, под влиянием регулярных перегрузок отдельные участки сердечной мышцы могут утолщаться. Эти изменения на кардиограмме отмечают как гипертрофию.
Гипертрофия миокарда
Зачастую причиной гипертрофии желудочков становятся различные патологии - артериальная гипертензия, пороки сердца, кардиомиопатии, ХОБЛ, «легочное» сердце.
Гипертрофию предсердий провоцируют такие состояния как стеноз митрального или аортального клапана, пороки сердца, гипертония, легочные патологии, деформация грудной клетки.
Нарушения питания и сократительной способности миокарда
Ишемическая болезнь. Ишемия- это кислородное голодание миокарда. В результате воспалительного процесса (миокардита), кардиосклероза или дистрофических изменений наблюдаются нарушения в питании миокарда, что может привести к кислородному голоданию тканей. Такие же диффузные изменения обратимого характера развиваются при нарушениях водно- электролитного баланса, при истощении организма или длительном приеме мочегонных препаратов. Кислородное голодание выражается в ишемических изменениях, коронарном синдроме, стабильной или нестабильной стенокардии. Лечение врач подбирает с учетом варианта ишемической болезни сердца.
Инфаркт миокарда. При симптомах развивающегося инфаркта больного срочно госпитализируют. Основными признаками инфаркта миокарда на кардиограмме являются:
- высокий Т-зубец;
- отсутствие или патологическая форма зубца Q;
- подъем сегмента ST.
При наличии такой картины пациента сразу из кабинета диагностики отправляют в больничную палату.
Как подготовиться к ЭКГ?

Чтобы результаты диагностического обследования были максимально достоверными, к процедуре ЭКГ нужно правильно подготовиться. Перед снятием кардиограммы недопустимо:
- употреблять алкоголь, энергетики или напитки с содержанием кофеина;
- волноваться, переживать, находиться в состоянии ;
- курить;
- употреблять стимулирующие лекарственные препараты.
Следует понимать, что чрезмерное волнение может привести к тому, что на ленте ЭКГ появятся признаки ложной тахикардии (учащенного сердцебиения). Поэтому перед тем, как зайти в кабинет на процедуру, необходимо успокоиться и максимально расслабиться.
Постарайтесь не делать ЭКГ после плотного обеда, лучше приходить на обследование натощак или после легкого перекуса. Не стоит заходить в кардиологический кабинет сразу после активных тренировок и высоких физических нагрузок, иначе результат окажется недостоверным и пройти процедуру ЭКГ придется еще раз.
Примененный в практических целях в 70-х годах 19 века англичанином А. Уоллером аппарат, записывающий электрическую активность сердца, продолжает верой и правдой служить человечеству по сей день. Конечно, почти за 150 лет он претерпевал многочисленные изменения и усовершенствования, однако принцип его работы, основанный на записи электрических импульсов, распространяющихся в сердечной мышце , остался прежним.
Сейчас практически каждая бригада скорой помощи снабжена переносным, легким и мобильным электрокардиографом, который позволяет быстро снять ЭКГ, не терять драгоценных минут, диагностировать и оперативно доставить больного в стационар. Для крупноочагового инфаркта миокарда, и других заболеваний, требующих принятия экстренных мер, счет идет на минуты, поэтому снятая в срочном порядке электрокардиограмма ежедневно спасает не одну жизнь.
Расшифровка ЭКГ для врача кардиологической бригады – дело обычное и, если она указывает на наличие острой сердечно-сосудистой патологии, то бригада немедленно, включив сирену, отправляется в больницу, где, минуя приемный покой, доставят больного в блок интенсивной терапии для оказания срочной помощи. Диагноз-то с помощью ЭКГ уже поставлен и время не потеряно.
Пациентам хочется знать…
Да, пациентам хочется знать, что же обозначают непонятные зубцы на ленте, оставленные самописцем, поэтому, прежде чем зайти к врачу, пациенты хотят сами расшифровать ЭКГ. Однако все не так просто и для того, чтобы понять «мудреную» запись, нужно знать, что представляет собой человеческий «мотор».
Сердце млекопитающих, к которым относится и человек, состоит из 4 камер: двух предсердий, наделенных вспомогательными функциями и имеющих сравнительно тонкие стенки, и двух желудочков, несущих на себе основную нагрузку. Левый и правый отдел сердца также различаются между собой. Обеспечение кровью малого круга менее затруднительно для правого желудочка, чем выталкивание крови в большой круг кровообращения левым. Поэтому левый желудочек более развит, но и страдает больше. Однако не глядя на разницу, оба отдела сердца должны работать равномерно и слаженно.

Сердце по своей структуре и электрической активности неоднородно, поскольку сократимые элементы (миокард) и несократимые (нервы, сосуды, клапаны, жировая клетчатка) отличаются между собой различной степенью электрического ответа.
Обычно больные, особенно старшего возраста, беспокоятся: нет ли признаков инфаркта миокарда на ЭКГ, что вполне понятно. Однако для этого нужно больше узнать о сердце и кардиограмме. И мы постараемся предоставить такую возможность, рассказав о зубцах, интервалах и отведениях и, конечно, о некоторых распространенных сердечных заболеваниях.
Способности сердца
О специфических функциях сердца впервые мы узнаем еще со школьных учебников, поэтому представляем, что сердце обладает:
- Автоматизмом , обусловленным самопроизвольной выработкой импульсов, которые затем вызывают его возбуждение;
- Возбудимостью или способностью сердца активизироваться под воздействием возбуждающих импульсов;
- или «умением» сердца обеспечивать проведение импульсов от места их возникновения до сократительных структур;
- Сократимостью , то есть, способностью сердечной мышцы осуществлять сокращения и расслабления под управлением импульсов;
- Тоничностью , при которой сердце в диастоле не теряет свою форму и обеспечивает непрерывную циклическую деятельность.
В целом, мышца сердца в спокойном состоянии (статическая поляризация) электронейтральна, а биотоки (электрические процессы) в ней формируются при воздействии возбуждающих импульсов.
Биотоки в сердце можно записать
Электрические процессы в сердце обусловлены движением ионов натрия (Na+), которые первоначально находятся снаружи миокардиальной клетки, внутрь ее и движением ионов калия (К+), устремляющихся изнутри клетки наружу. Это перемещение создает условия для изменения трансмембранных потенциалов во время всего сердечного цикла и повторяющихся деполяризаций (возбуждение, затем сокращение) и реполяризаций (переход в первоначальное состояние). Электрической активностью обладают все миокардиальные клетки, однако медленная спонтанная деполяризация свойственна лишь клеткам проводящей системы, почему они и способны к автоматизму.
 Возбуждение, распространяющееся посредством проводящей системы
, последовательно охватывает отделы сердца. Начинаясь в синусно-предсердном (синусовом) узле (стенки правого предсердия), который обладает максимальным автоматизмом, импульс проходит через предсердные мышцы, атриовентрикулярный узел, пучок Гиса с его ножками и направляется к желудочкам, возбуждая при этом отделы проводящей системы еще до проявления собственного автоматизма.
Возбуждение, распространяющееся посредством проводящей системы
, последовательно охватывает отделы сердца. Начинаясь в синусно-предсердном (синусовом) узле (стенки правого предсердия), который обладает максимальным автоматизмом, импульс проходит через предсердные мышцы, атриовентрикулярный узел, пучок Гиса с его ножками и направляется к желудочкам, возбуждая при этом отделы проводящей системы еще до проявления собственного автоматизма.
Возбуждение, возникающее на наружной поверхности миокарда, оставляет эту часть электронегативный по отношению к участкам, которых возбуждение не коснулось. Однако ввиду того, что ткани организма обладают электропроводностью, биотоки проецируются на поверхность тела и могут быть зарегистрированы и записаны на движущуюся ленту в виде кривой – электрокардиограммы. ЭКГ состоит из зубцов, которые повторяются после каждого сердечного сокращения, и показывает посредством их о тех нарушениях, которые есть в человеческом сердце.
Как снимают ЭКГ?
На этот вопрос, пожалуй, могут ответить многие. Сделать ЭКГ при необходимости тоже не составит никакого труда – электрокардиограф есть в каждой поликлинике. Техника снятия ЭКГ? Это только кажется на первый взгляд, что она всем так уж знакома, а между тем, ее знают лишь медработники, прошедшие специальное обучение по снятию электрокардиограммы. Но вряд ли стоит нам вдаваться в подробности, поскольку к такой работе без подготовки нас все равно никто не допустит.

Пациентам нужно знать, как правильно подготовиться: то есть, желательно не наедаться, не курить, не употреблять алкогольные напитки и лекарства, не увлекаться тяжелым физическим трудом и не пить кофе перед процедурой, иначе можно обмануть ЭКГ. Уж точно будет обеспечена, если не что-то другое.
Итак, совершенно спокойный пациент раздевается до пояса, освобождает ноги и укладывается на кушетку, а медсестра специальным раствором смажет нужные места (отведения), наложит электроды, от которых к аппарату идут провода разных цветов, и снимет кардиограмму.
Ее потом расшифрует врач, но если интересно, можно попробовать самостоятельно разобраться в своих зубцах и интервалах.
Зубцы, отведения, интервалы
Возможно, этот раздел будет не всем интересен, тогда его можно пропустить, но для тех, кто пытается разобраться в своей ЭКГ самостоятельно, может оказаться полезным.
Зубцы в ЭКГ обозначаются с помощью латинских букв: P, Q, R, S, T, U, где каждая из них отражает состояние различных отделов сердца:
- Р – деполяризация предсердий;
- Комплекс зубцов QRS – деполяризация желудочков;
- Т – реполяризация желудочков;
- Маловыраженный зубец U может указывать на реполяризацию дистальных участков проводящей системы желудочков.

Для записи ЭКГ, как правило, используется 12 отведений:
- 3 стандартных – I, II, III;
- 3 усиленных однополюсных отведения от конечностей (по Гольдбергеру);
- 6 усиленных однополюсных грудных (по Вильсону).
В некоторых случаях (аритмии, аномальное расположение сердца) возникает необходимость применения дополнительных однополюсных грудных и двухполюсных отведений и по Нэбу (D, А, I).

При расшифровке результатов ЭКГ проводят измерение продолжительности интервалов между ее составляющими. Этот расчет необходим для оценки частоты ритма, где форма и величина зубцов в разных отведениях будет показателем характера ритма, происходящих электрических явлений в сердце и (в некоторой степени) электрической активности отдельных участков миокарда, то есть, электрокардиограмма показывает, как работает наше сердце в тот или иной период.
Видео: урок по зубцам, сегментам и интервалам ЭКГ
Анализ ЭКГ
Более строгая расшифровка ЭКГ производится с помощью анализа и расчета площади зубцов при использовании специальных отведений (векторная теория), однако в практике, в основном, обходятся таким показателем, как направление электрической оси , которая представляет собой суммарный вектор QRS. Понятно, что у каждого грудная клетка устроена по-своему и сердце не имеет такого уж строгого расположения, весовое соотношение желудочков и проводимость внутри них тоже у всех разная, поэтому при расшифровке и указывается горизонтальное или вертикальное направление этого вектора.
Анализ ЭКГ врачи осуществляют в последовательном порядке, определяя норму и нарушения:
- Оценивают сердечный ритм и измеряет частоту сердечных сокращений (при нормальной ЭКГ – ритм синусовый, ЧСС – от 60 до 80 ударов в минуту);
- Рассчитывают интервалы (QT, норма – 390-450 мс), характеризующие продолжительность фазы сокращения (систолы) по специальной формуле (чаще использую формулу Базетта). Если этот интервал удлиняется, то врач вправе заподозрить , . А гиперкальциемия, наоборот, приводит к укорочению интервала QT. Отраженную посредством интервалов проводимость импульсов, рассчитывают с помощью компьютерной программы, что значительно повышает достоверность результатов;
- начинают рассчитывать от изолинии по высоте зубцов (в норме R всегда выше S) и если S превышает R, а ось отклоняется вправо, то думают о нарушениях деятельности правого желудочка, если наоборот – влево, и при этом высота S больше R в II и III отведениях – подозревают гипертрофию левого желудочка;
- Изучают комплекс QRS, который формируется при проведении электрических импульсов к мышце желудочков и определяет деятельность последних (норма – отсутствие патологического зубца Q, ширина комплекса не более 120 мс). В случае, если данный интервал смещается, то говорят о блокадах (полных и частичных) ножек пучка Гиса или нарушении проводимости. Причем неполная блокада правой ножки пучка Гиса является электрокардиографическим критерием гипертрофии правого желудочка, а неполная блокада левой ножки пучка Гиса – может указывать на гипертрофию левого;
- Описывают сегменты ST, которые отражают период восстановления исходного состояния сердечной мышцы после ее полной деполяризации (в норме находится на изолинии) и зубец Т, характеризующий процесс реполяризации обоих желудочков, который направлен вверх, ассиметричен, его амплитуда ниже зубца по продолжительности он длиннее комплекса QRS.
Работу по расшифровке проводит только врач, правда, некоторые фельдшера скорой помощи часто встречающуюся патологию прекрасно распознают, что очень важно в экстренных случаях. Но для начала все-таки нужно знать норму ЭКГ.

Так выглядит кардиограмма здорового человека, сердце которого работает ритмично и правильно, но что обозначает эта запись, далеко не каждый знает, которая может изменяться при различных физиологических состояниях, например беременности. У беременных сердце занимает другое положение в грудной клетке, поэтому смещается электрическая ось. К тому же, в зависимости от срока, добавляется нагрузка на сердце. ЭКГ при беременности и будет отражать эти изменения.
Отличны показатели кардиограммы и у детей, они будут «расти» вместе с малышом, поэтому и меняться будут соответственно возрасту, лишь после 12 лет электрокардиограмма ребенка начинает приближаться к ЭКГ взрослого человека.
Самый неутешительный диагноз: инфаркт

Самым серьезным диагнозом на ЭКГ, разумеется, является , в распознавании которого кардиограмме принадлежит главная роль, ведь именно она (первая!) находит зоны некроза, определяет локализацию и глубину поражения, может отличить острый инфаркт от и рубцов прошлого.
Классическими признаками инфаркта миокарда на ЭКГ считают регистрацию глубокого зубца Q (OS), возвышение сегмента ST , который деформирует R, сглаживая его, и появление в дальнейшем отрицательного остроконечного равнобедренного зубца Т. Такое возвышение сегмента ST визуально напоминает кошачью спинку («кошка»). Однако различают инфаркт миокарда с зубцом Q и без него.

Видео: признаки инфаркта на ЭКГ
Когда с сердцем что-то не так
Часто в заключениях ЭКГ можно встретить выражение: « ». Как правило, такую кардиограмму имеют люди, сердце которых длительное время несло дополнительную нагрузку, например, при ожирении. Понятно, что левому желудочку в подобных ситуациях приходится нелегко. Тогда электрическая ось отклоняется влево, а S становится больше R.

гипертрофия левого (слева) и правого (справа) желудочков сердца на ЭКГ
Видео: гипертрофии сердца на ЭКГ
На ваш вопрос ответит один из ведущих .
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна , кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным .
В вопросах по расшифровке ЭКГ обязательно указывайте пол, возраст, клинические данные, диагнозы и жалобы пациента.
Патология сердечно-сосудистой системы – одна из наиболее распространенных проблем, которой подвержены люди всех возрастов. Своевременное лечение и диагностика работы системы кровообращения может существенно снизить риск развития опасных заболеваний.
На сегодняшний день самым эффективным и легкодоступным методом исследования работы сердца является электрокардиограмма.
При изучении результатов обследования пациента, врачи обращают внимание на такие составляющие ЭКГ, как:
- Зубцы;
- Интервалы;
- Сегменты.
Оценивается не только их наличие или отсутствие, но и высота, продолжительность, расположение, направление и последовательность.
Существуют строгие параметры нормы для каждой линии на ленте ЭКГ, малейшее отклонение от которых может свидетельствовать о нарушениях в работе сердца.
Анализ кардиограммы
Вся совокупность линий ЭКГ исследуется и измеряется математически, после чего врач может определить некоторые параметры работы сердечной мышцы и её проводящей системы: ритм сердца, частоту сердечных сокращений, водитель ритма, проводимость, электрическую ось сердца.
На сегодняшний день все эти показатели исследуют высокоточные электрокардиографы.
Синусовый ритм сердца
Это параметр, отражающий ритмичность сердечных сокращений, возникающих под влиянием синусового узла (в норме). Он показывает слаженность работы всех отделов сердца, последовательность процессов напряжения и расслабления сердечной мышцы.
Ритм очень легко определить по самым высоким зубцам R : если расстояние между ними одинаковое на протяжении всей записи или отклоняется не более чем на 10%, значит пациент не страдает аритмией.
ЧСС
Количество ударов в минуту можно определить не только считая пульс, но и по ЭКГ. Для этого необходимо знать скорость, с которой проводилась запись ЭКГ (обычно это 25, 50 или 100мм/с), а также расстояние между самыми высокими зубцами (от одной вершины к другой).
Умножая продолжительность записи одного мм на длину отрезка R-R , можно получить ЧСС. В норме его показатели колеблются от 60 до 80 ударов в минуту.

Источник возбуждения
Автономная нервная система сердца устроена таким образом, что процесс сокращения зависит от скопления нервных клеток в одной из зон сердца. В норме это синусовый узел, импульсы от которого расходятся по всей нервной системе сердца.
В некоторых случаях роль водителя ритма могут брать на себя другие узлы (предсердный, желудочковый, атриовентрикулярный). Определить это можно, исследуя зубец P - малозаметный, находящийся чуть выше изолинии.

Детальную и исчерпывающую информацию о симптомах кардиосклероза сердца вы можете прочесть .
Проводимость
Это критерий, показывающий процесс передачи импульса. В норме импульсы передаются последовательно от одного водителя ритма к другому, не меняя порядок.
Электрическая ось
Показатель, основанный на процессе возбуждения желудочков. Математический анализ зубцов Q, R, S в I и III отведениях позволяет рассчитать некий результирующий вектор их возбуждения. Это необходимо для установления функционирования ветвей пучка Гиса.
Полученный угол наклона оси сердца оценивается по величине: 50-70° норма, 70-90° отклонение вправо, 50-0° отклонение влево.
В тех случаях, когда наблюдается наклон более чем на 90° или более чем -30°, имеет место быть серьёзное нарушение в работе пучка Гиса.
Зубцы, сегменты и интервалы
Зубцы – участки ЭКГ, лежащие выше изолинии, их значение таково:
- P – отражает процессы сокращения и расслабления предсердий.
- Q, S – отражают процессы возбуждения межжелудочковой перегородки.
- R – процесс возбуждения желудочков.
- T – процесс расслабления желудочков.
Интервалы – участки ЭКГ, лежащие на изолинии.
- PQ – отражает время распространения импульса от предсердий до желудочков.
Сегменты – участки ЭКГ, включающие в себя интервал и зубец.
- QRST – длительность сокращения желудочков.
- ST – время полного возбуждения желудочков.
- TP – время электрической диастолы сердца.

Норма у мужчин и женщин
Расшифровка ЭКГ сердца и нормы показателей у взрослых представлены в этой таблице:

Здоровые детские результаты
Расшифровка результатов измерений ЭКГ у детей и их норма в этой таблице:

Опасные диагнозы
Какие опасные состояния можно определить по показаниям ЭКГ при расшифровке?
Экстрасистолия
Это явление характеризуется сбоем сердечного ритма . Человек ощущает временное увеличение частоты сокращений с последующей паузой. Связано с активацией других водителей ритма, посылающих наравне с синусовым узлом дополнительный залп импульсов, что и приводит к внеочередному сокращению.
Если экстрасистолы появляются не чаще 5 раз в час, то существенного вреда здоровью они нанести не могут.
Аритмия
Характеризуется изменением периодичности синусового ритма , когда импульсы поступают с разной частотой. Только 30% подобных аритмий требуют лечения, т.к. способны спровоцировать более серьёзные заболевания.
В остальных случаях это может быть проявлением физической активности, изменением гормонального фона, результатом перенесенной лихорадки и не угрожает здоровью.

Брадикардия
Возникает при ослаблении синусового узла, неспособного генерировать импульсы с должной частотой, вследствие чего замедляется и ЧСС, вплоть до 30-45 ударов в минуту .
Тахикардия
Противоположное явление, характеризующееся увеличением ЧСС более 90 ударов в минуту. В некоторых случаях временная тахикардия возникает под действием сильных физических нагрузках и эмоциональных стрессах, а также в период болезней связанных с повышением температуры.

Нарушение проводимости
Помимо синусового узла, существуют и другие нижележащие водители ритма второго и третьего порядков. В норме они проводят импульсы от водителя ритма первого порядка. Но если их функции ослабевают, человек может ощущать слабость, головокружение , вызванные угнетением работы сердца.
Также возможно понижение артериального давления, т.к. желудочки будут сокращаться реже или аритмично.
Множество факторов могут привести к нарушениям в работе и самой сердечной мышцы. Развиваются опухоли, нарушается питание мышцы, сбои в процессах деполяризации. Большинство из этих патологий требуют серьёзного лечения.
Почему могут быть различия в показателях
В некоторых случаях, при проведении повторного анализа ЭКГ, выявляются отклонения от ранее полученных результатов. С чем это может быть связано?
- Разное время суток . Обычно ЭКГ рекомендуется делать утром или днём, когда организм ещё не успел подвергнуться влиянию стрессовых факторов.
- Нагрузки . Очень важно, что бы при записи ЭКГ пациент был спокоен. Выброс гормонов может увеличить ЧСС и исказить показатели. Кроме того, перед обследованием также не рекомендуется заниматься тяжёлым физическим трудом.
- Прием пищи . Процессы пищеварения влияют на кровообращение, а спиртные напитки, табак и кофеин могут отразиться на ЧСС и давлении.
- Электроды . Неправильное их наложение или случайное смещение могут серьёзно изменить показатели. Поэтому важно не двигаться во время записи и обезжиривать кожу в области наложения электродов (использование кремов и других средств для кожи перед обследованием крайне нежелательно).
- Фон . Иногда повлиять на работу электрокардиографа могут посторонние приборы.

Дополнительные методики обследования
Холтер
Метод долговременного изучения работы сердца , возможный благодаря переносному компактному магнитофону, который способен фиксировать результаты на магнитную пленку. Метод особенно хорош, когда необходимо исследовать периодически возникающие патологии, их частоту и время появления.

Беговая дорожка
В отличие от обычной ЭКГ, записывающейся в состоянии покоя, данный метод основывается на анализе результатов после физической нагрузки . Чаще всего это используется для оценки риска возможных патологий, не выявленных на стандартной ЭКГ, а также при назначении курса реабилитации пациентам, перенесшим инфаркт.
Фонокардиография
 Позволяет анализировать тоны и шумы сердца.
Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Позволяет анализировать тоны и шумы сердца.
Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Стандартная ЭКГ представляет собой графическое изображение работы всех отделов сердца. На ее точность могут повлиять множество факторов, поэтому следует соблюдать рекомендации врача .
Обследование выявляет большую часть патологий сердечно-сосудистой системы, однако для точного диагноза могут потребоваться дополнительные анализы.
Напоследок предлагаем посмотреть видео-курс по расшифровке «ЭКГ под силу каждому»:
Из этой статьи вы узнаете о таком методе диагностики, как ЭКГ сердца – что он собой представляет и что показывает. Как происходит регистрация электрокардиограммы, и кто ее может наиболее точно расшифровать. А также вы научитесь самостоятельно определять признаки нормальной ЭКГ и основных заболеваний сердца, доступных диагностике этим методом.
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 29.05.2019
Что такое ЭКГ (электрокардиограмма)? Это один из самых простых, доступных и информативных методов диагностики заболеваний сердца. Он основан на регистрацииэлектрических импульсов, возникающих в сердце, и их графической записи в виде зубцов на специальную бумажную пленку.
На основании этих данных можно судить не только об электрической активности сердца, но и о структуре миокарда. Это значит, что с помощью ЭКГ можно диагностировать множество различных заболеваний сердца. Поэтому самостоятельная расшифровка ЭКГ человеком, не имеющим специальных медицинских познаний, невозможна.
Все что может простой человек – лишь ориентировочно оценить отдельные параметры электрокардиограммы, соответствуют ли они норме и о какой патологии могут говорить. Но окончательные выводы по заключению ЭКГможет сделать лишь квалифицированный специалист – врач-кардиолог, а также терапевт или семейный врач.
Принцип метода
Сократительная активность и функционирование сердца возможно благодаря тому, что в нем регулярно возникают спонтанные электрические импульсы (разряды). В норме их источник расположен в самом верхнем участке органа (в синусовом узле, расположенном возле правого предсердия). Предназначение каждого импульса – пройти по проводящим нервным путям через все отделы миокарда, побудив их сокращение. Когда импульс возникает и проходит через миокард предсердий, а затем желудочков, возникает их поочередное сокращение – систола. В период, когда импульсов нет, сердце расслабляется – диастола.
ЭКГ-диагностика (электрокардиография) основана на регистрации электрических импульсов, возникающих в сердце. Для этого используется специальный аппарат – электрокардиограф. Принцип его работы заключается в улавливании на поверхности тела разницы биоэлектрических потенциалов (разрядов), которые возникают в разных отделах сердца в момент сокращения (в систолу) и расслабления (в диастолу). Все эти процессы записываются на специальную термочувствительную бумагу в виде графика, состоящего из остроконечных или полусферических зубцов и горизонтальных линий в виде промежутков между ними.

Что еще важно знать об электрокардиографии
Электрические разряды сердца проходят не только через этот орган. Поскольку тело обладает хорошей электропроводимостью, силы возбуждающих сердечных импульсов достаточно, чтобы пройти через все ткани организма. Лучше всего они распространяются на грудную клетку в области , а также на верхние и нижние конечности. Эта особенность лежит в основе ЭКГ и объясняет, что это такое.
Для того чтобы зарегистрировать электрическую активность сердца, необходимо зафиксировать по одному электроду электрокардиографа на руках и ногах, а также по переднебоковой поверхности левой половины грудной клетки. Это позволяет уловить все направления распространения электрических импульсов по телу. Пути следования разрядов между участками сокращения и расслабления миокарда называют сердечными отведениями и на кардиограмме обозначают так:
- Стандартные отведения:
- I – первое;
- II – второе;
- Ш – третье;
- AVL (аналог первого);
- AVF (аналог третьего);
- AVR (зеркальное отображение всех отведений).
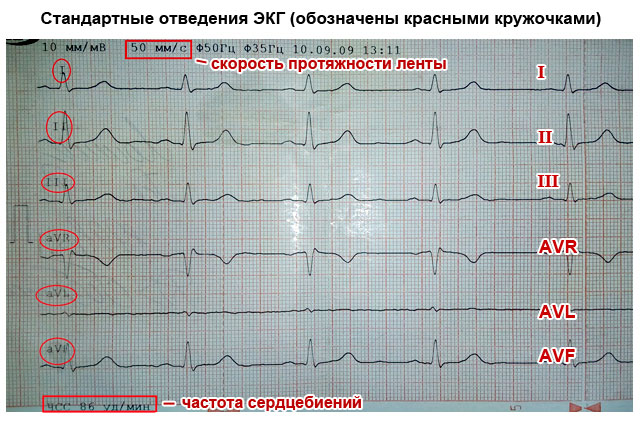

Значение отведений в том, что каждое из них регистрирует прохождение электрического импульса через определенный участок сердца. Благодаря этому можно получить информацию о том:
- Как сердце расположено в грудной клетке (электрическая ось сердца, которая совпадает с анатомической осью).
- Какая структура, толщина и характер кровообращения миокарда предсердий и желудочков.
- Насколько регулярно в синусовом узле возникают импульсы и нет ли перебоев.
- Все ли импульсы проводятся по путям проводящей системы, и нет ли препятствий на их пути.
Из чего состоит электрокардиограмма
Если бы сердце имело одинаковое строение всех своих отделов, нервные импульсы проходили бы по ним за одно и то же время. В результате этого на ЭКГ каждому электрическому разряду соответствовал бы всего один зубец, который отражает сокращение. Период между сокращениями (импульсами) на ЭГК имеет вид ровной горизонтальной линии, которую называют изолинией.
Человеческое сердце состоит из правой и левой половин, в которых выделяют верхний отдел – предсердия, и нижний – желудочки. Поскольку они имеют разные размеры, толщину и разделены перегородками, возбуждающий импульс с разной скоростью проходит по ним. Поэтому на ЭКГ записываются разные зубцы, соответствующие определенному отделу сердца.

Что означают зубцы
Последовательность распространения систолического возбуждения сердца такая:
- Зарождение электроимпульсных разрядов происходит в синусовом узле. Поскольку он расположен близко к правому предсердию, то именно этот отдел сокращается первым. С небольшой задержкой, почти одновременно, сокращается левое предсердие. На ЭКГ такой момент отражается зубцом Р, из-за чего его называют предсердным. Он обращен вверх.
- Из предсердий разряд переходит на желудочки через атриовентрикулярный (предсердно-желудочковый) узел (скопление видоизмененных нервных клеток миокарда). Они обладают хорошей электропроводимостью, поэтому задержки в узле в норме не происходит. Это отображается на ЭКГ в виде интервала Р–Q – горизонтальная линия между соответствующими зубцами.
- Возбуждение желудочков. Этот отдел сердца имеет самый толстый миокард, поэтому электрическая волна проходит через них дольше, чем через предсердия. В результате на ЭКГ появляется самый высокий зубец – R (желудочковый), обращенный вверх. Ему может предшествовать небольшой зубец Q, вершина которого обращена в противоположном направлении.
- После завершения систолы желудочков миокард начинает расслабляться и восстанавливать энергетические потенциалы. На ЭКГ это выглядит как зубец S (обращен вниз) – полное отсутствие возбудимости. После него идет небольшой зубец Т, обращенный вверх, которому предшествует короткая горизонтальная линия – сегмент S–T. Они говорят о том, что миокард полностью восстановился и готов совершать очередное сокращение.


Поскольку каждый электрод, прикрепленный к конечностям и грудной клетке (отведение), соответствует определенному отделу сердца, одни и те же зубцы по-разному выглядят в разных отведениях – в одних они больше выражены, а в других меньше.
Как расшифровать кардиограмму
Последовательная ЭКГ расшифровка как у взрослых, так и у детей подразумевает измерение размеров, протяженности зубцов и интервалов, оценку их формы и направленности. Ваши действия с расшифровкой должны быть такими:
- Разверните бумагу с записанной ЭКГ. Она может быть либо узкой (около 10 см), либо широкой (около 20 см). Вы увидите несколько зубчатых линий, идущих горизонтально, параллельно друг другу. Через небольшой промежуток, в котором нет зубцов, после прерывания записи (1–2 см) линия с несколькими комплексами зубцов вновь начинается. Каждый такой график отображает отведение, поэтому перед ним стоит обозначение, какое именно это отведение (например,I, II, III, AVL, V1 и т. д.).
- В одном из стандартных отведений (I, II или III), в котором самый высокий зубец R (обычно это второе), измеряйте расстояние междутремя, идущими друг за другом зубцами R (интервал R–R–R) и определите среднюю величину показателя (разделите количество миллиметров на 2). Это необходимо для подсчета частоты сердечных сокращений в одну минуту. Помните, что такое и другие измерения можно выполнить линейкой с миллиметровой шкалой или подсчитывать расстояние по ленте ЭКГ. Каждая большая клеточка на бумаге соответствует 5 мм, а каждая точка или маленькая клеточка внутри нее – 1мм.
- Оцените промежутки между зубцами R:одинаковые они или разные. Это нужно для того, чтобы определить регулярность сердечного ритма.
- Последовательно оцените и измеряйте каждый зубец и интервал на ЭКГ. Определите их соответствие нормальным показателям (таблица, приведенная ниже).

Важно помнить! Всегда обращайте внимание на скорость протяжности ленты – 25 или 50 мм в секунду. Это принципиально важно для подсчета частоты сокращений сердца (ЧСС). Современные аппараты указывают ЧСС на ленте, и подсчет проводить не нужно.
Как подсчитать частоту сокращений сердца
Существует несколько способов подсчета количества сердцебиений за минуту:
- Обычно ЭКГ записывается на скорости 50 мм/сек. В таком случае подсчитать ЧСС (частоту сердечных сокращений) можно по таким формулам:
ЧСС=60/((R-R (в мм)*0,02))
При записи кардиограммы на скорости 25мм/сек:
ЧСС=60/((R-R (в мм)*0,04)
- Подсчитать частоту сердцебиений на кардиограмме можно также по таким формулам:
- При записи 50 мм/сек: ЧСС = 600/усредненный показатель количества больших клеточек между зубцами R.
- При записи 25 мм/сек: ЧСС = 300/усредненный показатель количества больших клеточек между зубцами R.

Как выглядит ЭКГ в норме и при патологии
Как должна выглядеть нормальная ЭКГ и комплексы зубцов, какие отклонения бывают чаще всего и о чем они свидетельствуют, описано в таблице.
Важно помнить!
- Одна маленькая клеточка (1 мм) на ЭКГ-пленке соответствует 0,02 секундам при записи 50 мм/сек и 0,04 секундам при записи 25 мм/сек (например 5 клеточек – 5 мм – одна большая клетка соответствует 1 секунде).
- Отведение AVR для оценки не используется. В норме оно является зеркальным отражением стандартных отведений.
- Первое отведение (I) дублирует AVL, а третье (III) дублирует AVF, поэтому на ЭКГ они выглядят почти идентично.

| Параметры ЭКГ | Показатели нормы | Как расшифровать отклонения от нормы на кардиограмме, и о чем они свидетельствуют |
|---|---|---|
| Расстояние R–R–R | Все промежутки между зубцами R одинаковые | Разные промежутки могут говорить о мерцательной аритмии, сердечной блокаде |
| Частота сокращений сердца | В диапазоне от 60 до 90 уд./мин | Тахикардия – когда ЧСС больше 90/мин Брадикардия – показатель менее 60/мин |
| Зубец Р (сокращение предсердий) | Обращен вверх по типу дуги, высотой около 2 мм, предшествует каждому зубцу R. Может отсутствовать в III, V1 и AVL | Высокий (более 3 мм), широкий (более 5 мм), в виде двух половинок (двугорбый) – утолщение миокарда предсердий |
| Вообще отсутствует в отведениях I, II, FVF, V2 – V6 – ритм исходит не из синусового узла | ||
| Несколько мелких зубцов в виде ˮпилыˮ между зубцами R – мерцание предсердий | ||
| Интервал Р–Q | Горизонтальная линия между зубцами Р и Q 0,1–0,2 секунды | Если он удлинен (более 1 см при записи 50 мм/сек) – сердца |
| Укорочение (менее 3 мм) – | ||
| Комплекс QRS | Продолжительность около 0,1 сек (5 мм), после каждого комплекса идет зубец Т и есть промежуток горизонтальной линии | Расширение желудочкового комплекса говорит о гипертрофии миокарда желудочков, блокаде ножек пучка Гиса |
| Если между высокими комплексами, обращенными вверх, нет промежутков (идут непрерывно), это говорит о или фибрилляции желудочков | ||
| Имеет вид ˮфлажкаˮ – инфаркт миокарда | ||
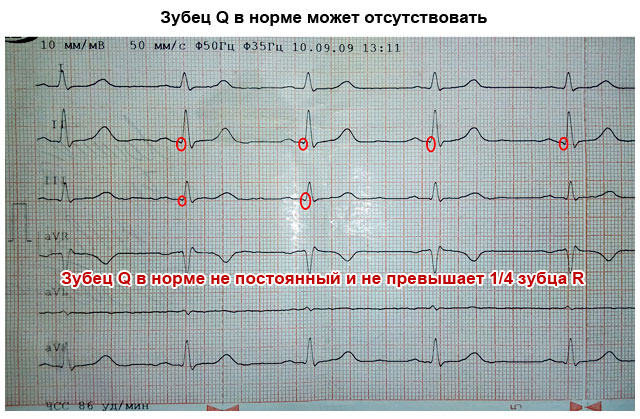
| Зубец Q | Обращен вниз, глубиной менее ¼ R, может отсутствовать | Глубокий и широкий зубец Q в стандартных или грудных отведениях говорит об остром или перенесенном инфаркте миокарда |
| Зубец R | Самый высокий, обращен вверх (около 10–15 мм), остроконечный, есть во всех отведениях | Может иметь разную высоту в разных отведениях, но если он более 15–20 мм в отведениях I, AVL, V5, V6, это может говорить о . Зазубренный на вершине R в виде буквы М говорит о блокаде ножек пучка Гиса. |
| Зубец S | Есть во всех отведениях, обращен вниз, остроконечный, может иметь разную глубину: 2–5 мм в стандартных отведениях | В норме в грудных отведениях его глубина может быть столько же миллиметров как и высота R, но не должна превышать 20 мм, а в отведениях V2–V4 глубина S такая же, как высота R. Глубокий или зазубренный S в III, AVF, V1, V2 – гипертрофия левого желудочка. |
| Сегмент S–T | Соответствует горизонтальной линии между зубцами S и T | Отклонение электрокардиографической линии вверх или вниз от горизонтальной плоскости более чем на 2 мм говорит об ишемической болезни, стенокардии или инфаркте миокарда |
| Зубец Т | Обращен вверх в виде дуги высотой менее ½ R, в V1 может иметь такую же высоту, но не должен быть выше | Высокий, остроконечный, двугорбый Т в стандартных и грудных отведениях говорит об ишемической болезни и перегрузке сердца |
| Зубец Т, сливающийся с интервалом S–T и зубцом R в виде дугообразного ˮфлажкаˮ говорит об остром периоде инфаркта |


Еще кое-что важное
Описанные в таблице характеристики ЭКГ в норме и при патологии – лишь упрощенный вариант расшифровки. Полноценную оценку результатов и правильное заключение может сделать лишь специалист (кардиолог), знающий расширенную схему и все тонкости метода. Особенно это актуально, когда нужно расшифровать ЭКГ у детей. Общие принципы и элементы кардиограммы такие же, как и у взрослых. Но для детей разных возрастов предусмотрены разные нормы. Поэтому профессиональную оценку в спорных и сомнительных случаях могут сделать лишь детские кардиологи.
ЭКГ при синусовой тахикардии мало отличается от нормы, за исключением учащения сердечных сокращений. При выраженной тахикардии могут наблюдаться косовосходящая депрессия сегмента S-Т не более 2 мм, некоторое увеличение амплитуды зубцов Т и Р, наслоение зубца Р на зубец Т предшествующего цикла.Синусовая брадикардия:
ЭКГ мало отличается от нормального, за исключением более редкого ритма. Иногда при выраженной брадикардии уменьшается амплитуда зубца Р и несколько увеличивается продолжительность интервала Р-Q (до 0,21-0,22).Синдром слабости синусового узла:
В основе синдрома слабости синусового узла (СССУ) лежит снижение функции автоматизма СА-узла, возникающее под влиянием ряда патологических факторов. К ним относятся заболевания сердца (острый инфаркт миокарда, миокардиты, хроническая ИБС, кардиомиопатии и др.), ведущие к развитию ишемии, дистрофии или фиброзу в области СА-узла, а также интоксикация сердечными гликозидами, блокаторами b-адренорецепторов, хинидином.У больных с СССУ, как правило, наблюдается стойкая синусовая брадикардия.
Характерно, что при пробе с дозированной физической нагрузкой или после введения атропина у них отсутствует адекватное учащение сердечных сокращений. В результате значительного снижения функции автоматизма основного водителя ритма - СА-узла - создаются условия для периодической замены синусового ритма на ритмы из центров автоматизма II и III порядка. При этом возникают различные не синусовые эктопические ритмы (чаще предсердные, из АВ-соединения, мерцание и трепетание предсердий и т.д.).
Нередко при СССУ возникает синоатриальная (синоаурикулярная) блокада. Наконец, весьма характерно для больных с синдромом слабости СА-узла чередование периодов выраженной брадикардии и тахикардии (так называемый синдром брадикардии-тахикардии) в виде периодического появления на фоне редкого синусового ритма приступов эктопической тахикардии, мерцания или трепетания предсердий.
Эктопические (гетеротопные) ритмы, обусловленные преобладанием автоматизма эктопических центров. Миграция суправентрикулярного водителя ритма - это такая аритмия, для которой характерно постепенное, от цикла к циклу, перемещение источника ритма от СА-узла к АВ-соединению. Сокращения сердца каждый раз обусловлены импульсами, исходящими из разных участков проводящей системы сердца: из СА-узла, из верхних или нижних отделов предсердий, АВ-соединения. Такая миграция водителя ритма может встречаться у здоровых людей при повышении тонуса блуждающего нерва, а также у больных с ишемической болезнью сердца, ревматическими пороками сердца, различными инфекционными заболеваниями, синдромом слабости СУ.
Основными электрокардиографическими признаками являются постепенное, от цикла к циклу, изменение формы и полярности зубца Р, а также продолжительности интервалов Р-Q и Р-Р (R-R). Третьим признаком миграции водителя ритма является нередко выраженная аритмия в виде небольшого колебания продолжительности интервалов R-R.
Эктопические циклы и ритмы, преимущественно не связанные с нарушениями автоматизма. Экстрасистолия представляет собой преждевременное внеочередное возбуждение сердца, обусловленное механизмом повторного входа или повышенной осцилляторной активностью клеточных мембран, возникающими в предсердиях, АВ-соединении или в различных участках проводящей системы желудочков.
Предсердная экстрасистолия и ее характерные признаки:
1) преждевременное появление сердечного цикла;2) деформация или изменение полярности зубца Р экстрасистолы;
3) наличие неизмененного экстрасистолического желудочкового комплекса QRST;
4) наличие после экстрасистолы неполной компенсаторной паузы.
Экстрасистолия из av-соединения:
Основными ЭКГ-признаками ее являются.1) преждевременное внеочередное появление на ЭКГ неизмененного желудочкового комплекса QRS;
2) отрицательный зубец Р в отведениях I, III и AVF после экстрасистолического комплекса QRS или отсутствие зубца Р;
3) наличие неполной компенсаторной паузы.
ЭКГ-признаки желудочковой экстрасистолии:
1) преждевременное внеочередное появление на ЭКГ измененного желудочкового комплекса QRS;2) значительное расширение и деформация экстрасистолического комплекса QRS (0,12 с и больше);
3) расположение сегмента RS-Т и зубца Т экстрасистолы дискордантно направлению основного зубца комплекса QRS;
4) отсутствие перед желудочковой экстрасистолой зубца Р;
5) наличие в большинстве случаев после экстрасистолы полной компенсаторной паузы.
Угрожающие или прогностически неблагоприятные желудочковые экстрасистолы:
1) частые экстрасистолы;
2) политопные экстрасистолы;
3) парные или групповые экстрасистолы;
4) ранние экстрасистолы типа R на Т.
Такие угрожающие экстрасистолы нередко являются предвестниками более тяжелых нарушений ритма - пароксизмальной желудочковой тахикардии и фибрилляции или трепетания желудочков.
ЭКГ-признаки предсердной пароксизмальной тахикардии:
Наиболее характерными являются:1) внезапно начинающийся и заканчивающийся приступ учащения сердечных сокращений до 140-250 в минуту при сохранении правильного ритма;
2) наличие перед каждым желудочковым комплексом QRS сниженного, деформированного, двухфазного или отрицательного зубца Р;
3) нормальные, неизмененные желудочковые комплексы QRS.
аv-пароксизмальная тахикардия:
Эктопический очаг расположен в области аv-соединения. Наиболее характерные признаки:1) внезапно начинающийся и заканчивающийся приступ учащения сердечных сокращений до 140-220 в минуту при сохранении правильного ритма;
2) наличие в отведениях II, III и AVF отрицательных зубцов Р, расположенных позади комплексов QRS или сливающихся с ними и не регистрирующихся на ЭКГ;
3) нормальные неизменные желудочковые комплексы QRS.
В практической кардиологии предсердную и атриовентрикулярную формы пароксизмальной тахикардии часто объединяют понятием “наджелудочковая (суправентрикулярная) пароксизмальная тахикардия”.
Желудочковая пароксизмальная тахикардия:
Как правило, она развивается на фоне значительных органических изменений в сердечной мышце. Наиболее характерными ее признаками являются:1) внезапно начинающийся и заканчивающийся приступ учащения сердечных сокращений до 140-220 в минуту при сохранении в большинстве случаев правильного ритма;
2) деформация и расширение комплекса QRS более 0,12 с с дискордантным расположением сегмента S-T и зубца Т;
3) иногда регистрируются “захваченные” сокращения желудочков - нормальные комплексы QRS, которым предшествует положительный зубец Р.
Желудочковая пароксизмальная тахикардия, как правило, сопровождается выраженными гемодинамическими нарушениями: снижением ударного выброса, падением артериального давления, появлением болей в области сердца, а также признаков сердечной недостаточности. После приступа на ЭКГ часто фиксируются желудочковые экстрасистолы.
Признаки трепетания предсердий:
Наиболее характерными признаками являются.1) наличие на ЭКГ частых - до 200-400 в минуту - регулярных, похожих друг на друга предсердных волн F, имеющих характерную пилообразную форму (отведения II, III, AVF, V1, V2);
2) наличие нормальных неизмененных желудочковых комплексов, каждому из которых предшествует определенное (чаще постоянное) количество предсердных волн F (2: 1, 3: 1, 4: 1) - правильная форма трепетания предсердий.
Если у одного и того же больного с трепетанием предсердий наблюдается скачкообразное изменение степени атриовентрикулярной блокады и к желудочкам проводится то второй, то лишь третий или четвертый предсердный импульс, тогда на ЭКГ регистрируется направленный желудочковый ритм. В этих случаях диагностируют направленную форму трепетания предсердий. Чаще всего трепетание предсердий возникает в виде внезапно начинающихся приступов сердцебиения (пароксизмальная форма). Гораздо реже встречается постоянная форма трепетания предсердий. Обе формы могут переходить в мерцание (фибрилляцию) предсердий.
Мерцание (фибрилляция) предсердий:
Наиболее характерными ЭКГ-признаками мерцательной аритмии являются:1) отсутствие во всех отведениях зубца Р;
2) наличие на протяжении всего сердечного цикла беспорядочных волн f, имеющих различную форму и амплитуду. Волны F лучше регистрируются в отведениях V1, V2, II, III и AVF;
3) нерегулярность желудочковых комплексов - направленный желудочковый ритм (различные по продолжительности интервалы R-R);
4) наличие комплексов QRS, имеющих в большинстве случаев нормальный неизмененный ритм без деформации и уширения.
Трепетание и фибрилляция желудочков:
При трепетании желудочков на ЭКГ регистрируется синусоидальная кривая с частыми, ритмичными, довольно крупными, широкими волнами (какие-либо элементы желудочкового комплекса различить нельзя).При фибрилляции желудочков на ЭКГ регистрируются различные по форме и амплитуде волны, отражающие возбуждение отдельных мышечных волокон, отличающиеся полной хаотичностью и нерегулярностью.
Электрокардиограмма при нарушениях функции проводимости. Замедление или полное прекращение проведения электрического импульса по какому-либо отделу проводящей системы получило название блокады сердца. Если имеет место лишь замедление проведения или периодически возникающее прекращение проведения отдельных импульсов в нижележащие отделы проводящей системы, говорят о полной блокаде сердца. Полное прекращение проведения всех импульсов свидетельствует о возникновении полной блокады. В зависимости от места, в котором произошло нарушение проводимости, различают синоатриальную, внутрипредсердную, атриовентрикулярную и внутрижелудочковую блокады.
Синоатриальная блокада - это нарушение проведения электрического импульса от синусового узла к предсердиям. Она возникает при воспалительных и дегенеративных изменениях в предсердиях в области СА-узла (при миокардитах, остром инфаркте миокарда и т.д.).
ЭКГ-признаками неполной синоатриальной блокады являются:
1) периодические выпадения отдельных сердечных циклов (зубцов Р и комплексов QRST);2) увеличение в момент выпадения сердечных циклов паузы между двумя соседними зубцами Р или R почти в 2 раза (реже - в 3 или 4 раза) по сравнению с обычными интервалами Р-Р.
ЭКГ-признаками неполной внутрипредсердной блокады являются:
1) увеличение продолжительности зубца Р более 0,11 с;2) расщепление зубца Р.
Атриовентрикулярные блокады - это нарушение проведения электрического импульса от предсердий к желудочкам. Эти блокады встречаются у больных с ишемической болезнью сердца, острым инфарктом миокарда, а также при передозировке сердечных гликозидов, b-адреноблокаторов, хинидина.
AV-блокада 1 степени:
Атриовентрикулярная блокада I степени характеризуется замедлением предсердно-желудочковой проводимости, что на ЭКГ проявляется постоянным удлинением интервала Р-Q до более 0,20 с. Форма и продолжительность комплекса QRS при этом не изменяются.AV-блокада 2 степени:
Она характеризуется периодически возникающим прекращением проведения отдельных электрических импульсов от предсердий к желудочкам. В результате этого время от времени наблюдается выпадение одного или нескольких желудочковых сокращений. На ЭКГ в этот момент регистрируется только зубец Р, а следующий за ним желудочковый комплекс QRST отсутствует.При AV-блокаде 2 степени число сокращений предсердий всегда больше числа желудочковых комплексов. Соотношение предсердного и желудочкового ритмов принято обозначать 2: 1, 4: 3, 3: 2 и т.д.
Различают три типа атриовентрикулярной блокады 2 степени:
1 тип - тип Мобитца 1.Наблюдается постепенное, от одного комплекса к другому, замедление проводимости по АВ-узлу вплоть до полной задержки одного (редко двух) электрических импульсов. На ЭКГ - постепенное удлинение интервала Р-Q с последующим выпадением желудочкового комплекса QRS. Периоды постепенного увеличения интервала Р-Q с последующим выпадением желудочкового комплекса называются периодами Самойлова-Венкебаха.
При 2 типе AV-блокады 2 степени (Мобитц 2) выпадение отдельных желудочковых сокращений не сопровождается постепенным удлинением интервала Р-Q, который остается постоянным (нормальным или удлиненным). Выпадение желудочковых комплексов может быть регулярным или беспорядочным. Комплексы QRS могут быть расширены и деформированы.
Высокостепенная (глубокостепенная) АV-блокада:
На ЭКГ выпадает либо каждый второй (2: 1), либо два и более подряд желудочковых комплекса (3: 1, 4: 1). Это приводит к резкой брадикардии, на фоне которой могут возникнуть расстройства сознания. Выраженная желудочковая брадикардия способствует образованию замещающих (выскальзывающих) сокращений и ритмов.Атриовентрикулярная блокада 3 степени (полная AV-блокада):
Характеризуется полным прекращением проведения импульса от предсердий к желудочкам, в результате чего они возбуждаются и сокращаются независимо друг от друга. Частота сокращений предсердий - 70-80 в минуту, желудочков - 30-60 в минуту.На ЭКГ нельзя обнаружить известной нам закономерности, взаимосвязи комплексов QRS и предшествующих им зубцов Р. В большинстве случаев интервалы Р-Р и R-R постоянны, но R-R больше, чем Р-Р. Если имеется AV-блокада 3 степени, водитель ритма желудочков обычно расположен в AV-соединении ниже места блокады, поэтому комплексы QRS не изменены, число желудочковых сокращений не ниже 45-60 в минуту. Если имеется полная дистальная (трифасцикулярная) AV-блокада, источник ритма расположен в одной из ветвей пучка Гиса, комплексы QRS уширены и деформированы, а число желудочковых сокращений не превышает 40-45 в минуту.
Синдром Морганьи-Адамса-Стокса - это приступ потери сознания (гипоксия головного мозга) при асистолии желудочков в течение более 10-20 с. Может развиться судорожный синдром. Прогноз у больных плохой, поскольку каждый из этих приступов может закончиться летальным исходом.
Синдром Фредерика - сочетание полной AV-блокады с мерцанием или трепетанием предсердий. Вместо зубцов Р регистрируются волны мерцания (f) или трепетания (F) предсердий и комплексы QRST часто уширенные и деформированные. Ритм желудочков правильный, частота его - 30-60 в минуту.
Блокады ножек и ветвей пучка Гиса. Это замедление или полное прекращение проведения возбуждения по одной, двум или трем ветвям пучка Гиса.
Блокады сердца:
Однопучковые блокады - поражение одной ветви пучка Гиса:1) блокада правой ножки пучка Гиса;
2) блокада левой передней ветви;
3) блокада левой задней ветви.
Двухпучковые блокады - сочетание поражения двух или трех ветвей пучка Гиса:
1) блокада левой ножки (передней и задней ветви);
2) блокада правой ножки и левой передней ветви;
3) блокада правой ножки и левой задней ветви.
Трехпучковые блокады - одновременное поражение всех трех ветвей пучка Гиса.
Вышеуказанные блокады развиваются при остром инфаркте миокарда, миокардитах, пороках сердца, хроническом легочном сердце, выраженной гипертрофии желудочков.
Блокада правой ножки пучка Гиса:
Электрокардиографическими признаками полной блокады правой ножки пучка Гиса являются:1) наличие в правых грудных отведениях V1, V2 комплексов QRS типа rSR1 или rsR1, имеющих М-образный вид, причем R1 > r;
2) наличие в левых грудных отведениях (V5, V6) и отведениях I, AVL уширенного, нередко зазубренного зубца S;
3) увеличение длительности комплекса QRS до 0,12 с и более;
4) наличие в отведениях V1 отрицательного или двухфазного (– +) асимметричного зубца Т.
При неполной блокаде правой ножки пучка Гиса длительность комплекса QRS = 0,09-0,11 с.
Блокада левой передней ветви пучка Гиса:
1) резкое отклонение электрической оси сердца влево (угол a –30°);
2) QRS в отведениях I, AVL типа qR, III, AVF, II - типа rS;
3) общая длительность комплекса QRS - 0,08-0,11 с.
Блокада задней левой ветви пучка Гиса:
Электрокардиографические признаки:1) резкое отклонение электрической оси сердца вправо (a +120°);
2) форма комплекса QRS в отведениях I, AVL типа rS, а в отведениях III , AVF типа gR;
3) продолжительность комплекса QRS в пределах 0,08-0,11 с.
Основной ЭКГ-признак блокады задней ветви пучка Гиса - поворот электрической оси сердца вправо - может наблюдаться и при гипертрофии правого желудочка. Поэтому диагноз блокады левой задней ветви может быть поставлен только после исключения ряда заболеваний, ведущих к развитию гипертрофии правого желудочка.
Сочетание блокады двух ветвей пучка Гиса (двухпучковые блокады). Блокада левой ножки пучка Гиса (сочетанная блокада обеих левых ветвей пучка Гиса). Наиболее достоверными электрокардиографическими признаками полной блокады левой ножки пучка Гиса являются:
1) наличие в отведениях V5, V6, I, AVL уширенных деформированных желудочковых комплексов типа R с расщепленной или широкой вершиной;
2) наличие в отведениях V1, V2, AVF уширенных деформированных желудочковых комплексов, имеющих вид QS или rS c расщепленной или широкой вершиной зубца S;
3) увеличение общей длительности комплекса QRS до 0,12 с и более;
4) наличие в отведениях V5, V6, I, AVL дискордантного зубца Т по отношению к QRS. Смещения сегмента RS-T и отрицательных или двухфазных (– +) асимметричных зубцов Т.
При неполной блокаде левой ножки Гиса длительность QRS = 0,10-0,11 с.
Блокада правой ножки и левой передней ветви пучка Гиса:
На ЭКГ фиксируются признаки, характерные для блокады правой ножки: наличие в отведении V деформированных М-образных комплексов QRS (rSR1), уширенных до 0,12 с и больше. Одновременно определяется резкое отклонение электрической оси сердца влево, что наиболее характерно для блокады левой передней ветви пучка Гиса.Блокада правой ножки и левой задней ветви пучка Гиса:
О сочетании блокады правой ножки и блокады левой задней ветви пучка Гиса свидетельствует появление на ЭКГ признаков блокады правой ножки пучка Гиса преимущественно в правых грудных отведениях (V1, V2) и отклонение электрической оси сердца вправо (a і 120°), если отсутствуют клинические данные о наличии гипертрофии правого желудочка.Блокада трех ветвей пучка Гиса (трехпучковая блокада):
Характеризуется наличием нарушения проводимости одновременно по трем ветвям пучка Гиса.Электрокардиографическими признаками трехпучковой блокады являются:
1) наличие на ЭКГ признаков атриовентрикулярной блокады 1, 2 или 3 степени;
2) наличие электрокардиографических признаков блокады двух ветвей пучка Гиса.
Синдромы преждевременного возбуждения желудочков:
1) синдром WPW-Вольфа-Паркинсона-Уайта.
Изменение ЭКГ при синдроме WPW, названном так по имени исследователей, впервые описавших его клинические проявления, обусловлены наличием дополнительных аномальных путей проведения электрического импульса от предсердий к желудочкам - так называемых пучков Кента.
Пучок Кента проводит электрические импульсы гораздо быстрее, чем АВ-узел. Поэтому возбуждение желудочков при синдроме WPW начинается почти сразу после деполяризации предсердий. Это ведет к резкому укорочению интервала P-Q (менее 0,12 с), что является одним из важнейших признаков преждевременного возбуждения желудочков.
Основными электрокардиографическими признаками синдрома WPW являются:
а) укорочение интервала P-Q;
б) наличие в составе комплекса QRS дополнительной волны возбуждения треугольник волны;
в) увеличение продолжительности и небольшая деформация комплекса QRS;
2) синдром укороченного интервала P-Q (синдром CLC).
В основе этого синдрома лежит наличие дополнительного аномального пути проведения электрического импульса между предсердиями и пучком Гиса - так называемый пучок Джеймса. Комплекс QRS не деформирован и не уширен. Таким образом, для синдрома СLC характерны укорочение интервала P-Q (менее 0,12 с) и обычно узкие нормальной формы комплексы QRS (D-волны).
Кроме того, у больных с синдромом CLC нередко наблюдаются приступы пароксизмальной суправентрикулярной тахикардии или мерцательной аритмии, что также обусловлено возможностью кругового движения волны возбуждения (re-entrу) по пучку Джеймса и АВ-узла.
Электрокардиограмма (ЭКГ) при гипертрофии предсердий и желудочков:
Гипертрофия сердца - это компенсаторная приспособительная реакция миокарда, выражающаяся в увеличении массы сердечной мышцы. Гипертрофия развивается в ответ на повышенную нагрузку, которую испытывает тот или иной отдел сердца при наличии клапанных пороков сердца (стеноза или недостаточности) или при повышении давления в большом или малом круге кровообращения.Изменения на ЭКГ, выявляемые при компенсаторной гипертрофии любого отдела сердца, обусловлены:
1) увеличением электрической активности гипертрофированного отдела сердца;
2) замедлением проведения по нему электрического импульса;
3) ишемическими, дистрофическими, метаболическими и склеротическими изменениями в гипертрофированной сердечной мышце.
Гипертрофия левого предсердия:
Чаще встречается у больных с митральными пороками сердца, особенно с митральным стенозом.Электрокардиографическими признаками гипертрофии левого предсердия являются:
1) раздвоение и увеличение амплитуды зубцов Р1, II, AVL, V5, V6 (P-mitrale);
2) увеличение амплитуды и продолжительности второй отрицательной (левопредсердной) фазы зубца Р в отведении V1 (реже V2) или формирование отрицательного P в V1;
3) увеличение общей длительности зубца Р - более 0,1 с;
4) отрицательный или двухфазный (+ –) зубец Р в III (непостоянный признак).
Гипертрофия правого предсердия:
Компенсаторная гипертрофия правого предсердия обычно развивается при заболеваниях, сопровождающихся повышением давления в легочной артерии, чаще всего при хроническом легочном сердце.ЭКГ-признаками гипертрофии правого предсердия являются:
1) в отведениях II, III, AVF зубцы Р высокоамплитудные, с заостренной вершиной (Р-pulmonale);
2) в отведениях V1, V2 зубец Р (или его первая, правопредсердная, фаза) положительный, с заостренной вершиной;
3) длительность зубцов Р не превышает 0,10 с.
Гипертрофия левого желудочка:
Развивается при гипертонической болезни, аортальных пороках сердца, недостаточности митрального клапана и других заболеваниях, сопровождающихся длительной перегрузкой левого желудочка.Электрокардиографическими признаками гипертрофии левого желудочка являются:
1) увеличение амплитуды зубца R в левых грудных отведениях (V5, V6) и амплитуды зубца S в правых грудных отведениях (V1, V2); при этом RV4 25 мм или RV5, 6 + SV1, 2 35 мм (на ЭКГ лиц старше 40 лет) и 45 мм (на ЭКГ молодых лиц);
2) углубление зубца Q в V5, V6, исчезновение или резкое уменьшение амплитуды зубцов S в левых грудных отведениях;
3) смещение электрической оси сердца влево. При этом R1 15 мм, RAVL 11 мм или R1 + SIII > 25 мм;
4) при выраженной гипертрофии в отведениях I и AVL, V5, V6 может наблюдаться смещение сегмента S-T ниже изолинии и формирование отрицательного или двухфазного (– +) зубца Т;
5) увеличение длительности интервала внутреннего отклонения QRS в левых грудных отведениях (V5, V6) более 0,05 с.
Гипертрофия правого желудочка:
Развивается при митральном стенозе, хроническом легочном сердце и других заболеваниях, приводящих к длительной перегрузке правого желудочка.В связи с физиологическим преобладанием электрической активности более мощного левого желудочка достоверные электрокардиографические признаки гипертрофии правого желудочка выявляются только при значительном увеличении его массы, когда она приближается к массе левого желудочка или превышает ее.
Следует помнить о трех вариантах (типах) ЭКГ, которые могут встретиться при гипертрофии правого желудочка:
1) rSR1-тип характеризуется наличием в отведении V1 расщепленного комплекса QRS типа rSR1 с двумя положительными зубцами r u R1, второй из которых имеет большую амплитуду. Эти изменения наблюдаются при нормальной ширине комплекса QRS;
2) R-тип ЭКГ характеризуется наличием в отведении V1 комплекса QRS типа Rs или gR и выявляется обычно при выраженной гипертрофии правого желудочка;
3) S-тип ЭКГ характеризуется наличием во всех грудных отведениях от V1 до V6 комплекса QRS типа rS или RS с выраженным зубцом S.
Этот тип гипертрофии, как правило, выявляется у больных с выраженной эмфиземой легких и хроническими легочными заболеваниями, когда сердце резко смещается кзади преимущественно за счет эмфиземы легких.
Электрокардиографическими признаками гипертрофии правого желудочка являются:
1) смещение электрической оси сердца вправо (угол a более +100°);
2) увеличение амплитуды зубца R в правых грудных отведениях (V1, V2) и амплитуды зубца S в левых грудных отведениях (V5, V6). При этом количественными критериями могут являться: амплитуда RV17 мм или RV1 + SV5, 6 > 110,5 мм;
3) появление в отведениях V1 комплекса QRS типа rSR или QR;
4) смещение сегмента S-Т и появление отрицательных зубцов Т в отведениях III, AVF, V1, V2;
5) увеличение длительности интервала внутреннего отклонения в правом грудном отведении (V1) более 0,03 с.



















