Не каждый человек сегодня может похвастаться состоянием своего здоровья полностью на сто на процентов. В современном мире, большинство из нас страдают многими разновидностями болезней сердца. А как известно, благодаря сердцу происходит перекачка крови по всем органам и обеспечивается нормальное функционирование всего организма.
Сердечно — сосудистая недостаточность — это одно из наиболее распространенных заболеваний в последние годы. Причин возникновения достаточно много и никто не застрахован от её появления.
Важно, понимать, что при появлении одышки, утомляемости и возможных других симптомов, необходимо пройти полную диагностику. Что бы вы понимали, с чем можете столкнуться, рассмотрим более подробно, что такое сердечно — сосудистая недостаточность, её виды, способы выявления и необходимые меры профилактики.
 Сердечно — сосудистая недостаточность
Сердечно — сосудистая недостаточность Сердечно-сосудистая недостаточность – это недостаточность кровообращения. Это одно из самых частых осложнений болезней сердечно-сосудистой системы. Любая болезнь сердца приводит к снижению способности сердца обеспечивать организм достаточным притоком крови. т.е. к уменьшению его насосной функции.
Чаще хроническую сердечно-сосудистую недостаточность вызывают ишемическая болезнь сердца, инфаркт миокарда, артериальная гипертензия, кардиомиопатии, пороки клапанов сердца.
К основным и наиболее заметным проявлениям синдрома сердечно-сосудистой недостаточности относится одышка, возникающая иногда даже в состоянии покоя или при минимальной физической нагрузке.
Кроме того, на возможность наличия сердечной недостаточности указывает усиленное сердцебиение, повышенная утомляемость, ограничение физической активности и избыточная задержка жидкости в организме, вызывающая отеки.
Недостаточное кровоснабжение организма лежит и в основе такого яркого признака сердечной недостаточности как посинение ногтей или носогубного треугольника при обычной плюсовой температуре воздуха, что может свидетельствовать о поражении правого желудочка.
При сердечно-сосудистой недостаточности затрудняется и мозговое кровообращение, появляются головокружения, потемнения в глазах, обмороки. При далеко зашедшей сердечно-сосудистой недостаточности кожа становится истонченной, дряблой, ненормально блестящей, «сглаживается рисунок», отеки покрывают все тело, происходит истощение. Обычно сердечно-сосудистая недостаточность развивается медленно.
Механизм ее развития включает много этапов. Имеющиеся у пациента заболевания сердца приводят к увеличению нагрузки на левый желудочек. Чтобы справиться с повышенной нагрузкой мышца сердца гипертрофируется (увеличивается в объеме, утолщается) и некоторое время поддерживает нормальное кровообращение.
Однако в самой гипертрофированной сердечной мышце нарушается питание и доставка кислорода, потому что сосудистая система сердца не рассчитана на его увеличивающийся объем.
Происходит склероз мышечной ткани и целый каскад других изменений, которые, в конце концов, приводят к нарушению функции мышца сердца, в первую очередь к нарушению его сокращения, что вызывает недостаточность выброса крови в сосуды, и расслабления, что вызывает ухудшение питания самого сердца.
Какое-то время организм пытается помочь сердцу:
- изменяется количество гормонов в крови,
- сжимаются мелкие артерии,
- изменяется работа почек,
- легких и мышц.
При дальнейшем течении болезни запас компенсаторных возможностей организма истощается. Сердце начинает биться чаще. Оно не успевает перекачивать всю кровь сначала из большого круга кровообращения (потому что более нагруженный левый желудочек страдает первым), а затем из малого. Появляются одышка, особенно ночью в положении лежа.
Это следствие застоя крови в легких. Из-за застоя крови в большом круге кровообращения у больного мерзнут руки и ноги, появляются отеки. Сначала они бывают только на ногах, к вечеру могут стать общими. Увеличивается печень и появляются боли в правом подреберье.
При осмотре у пациента выявляют цианоз – голубой оттенок окраски кистей и стоп. При выслушивании вместо двух тонов сердца выслушивают три. Это называется «ритм галопа».
На электрокардиограмме наблюдаются признаки заболевания, которое привело к хронической сердечной недостаточности:
- инфаркт миокарда,
- нарушение ритма,
- признаки увеличения левых отделов сердца.
На рентгенограмме выявляют увеличение размеров сердца, отек легких. На эхокардиограмме находят перенесенный инфаркт миокарда, пороки сердца, кардиомиопатии, поражение наружной оболочки сердца (перикардит). Эхокардиограмма позволяет оценить степень нарушения работы сердца.


Заболевание может иметь острое или хроническое течение. Развитие острой сердечной недостаточности происходит почти моментально. Данная форма проявляется кардиогенным шоком, сердечной астмой и отеком легких.
Ее возникновение обычно провоцирует острая недостаточность митрального и аортального клапанов, инфаркт миокарда и разрыв стенок левого желудочка. Опасным фактором может стать скорость развития болезни (от считаных минут до нескольких часов).
При хронической форме заболевание развивается постепенно. Этот процесс может длиться несколько недель, месяцев и даже многие годы. Повышенное артериальное давление, различные пороки сердца, продолжительная анемия и хроническая дыхательная недостаточность - все это причины патологии.
Хроническая сосудистая недостаточность - наиболее частое осложнение, которое возникает при проблемах в работе сердечно-сосудистой системы. Она подразделяется на три стадии:
- I стадия - скрытая, или начальная недостаточность.
- II стадия - выраженная сосудистая недостаточность, при которой происходит нарушение гемодинамики. Она подразделяется на период А и период В.
- II А стадия: при умеренной физической нагрузке наблюдаются такие симптомы, как учащенное сердцебиение, одышка, невыраженный цианоз.
- При II В стадии наблюдается одышка в покое, учащенное сердцебиение, цианоз выражен, в легких происходят застойные изменения.
Период А по правожелудочковому типу проявляется застойными симптомами в большом круге кровообращения. У пациента появляются небольшие отеки на голени и стопах, незначительно увеличивается печень.
Эти явления уменьшаются под утро. Работоспособность резко снижается. Период А по левожелудочковому типу характеризуется наличием застойных изменений в малом круге кровообращения.
У больного развивается сухой кашель, иногда с прожилками крови, наблюдаются застойные явления в легких, учащается сердцебиение.
Туловище и конечности пациента постоянно отекают, печень плотная увеличенная, развивается асцит. Люди с таким недугом нетрудоспособны.
- III стадия, или конечная недостаточность. Помимо нарушения гемодинамики, в органах происходят необратимые изменения (застойная почка, цирроз печени и т. д.)
При значительной физической нагрузке у больного появляется одышка и учащенное сердцебиение. В состоянии покоя функции органов и гемодинамика не нарушены, немного понижена работоспособность.
Нарушается метаболизм, развивается истощение пациентов. Лечебные мероприятия неэффективны.
В зависимости от локализации поражения недостаточность бывает левожелудочковой, правожелудочковой и смешанной. Из-за снижения сократительной функции миокарда и при перегрузке левого желудочка возникает левожелудочковая сосудистая недостаточность.
Правожелудочковая сердечная недостаточность развивается, соответственно, при перегрузке правых отделов сердца, и может быть вызвана легочной гипертензией. У пациента появляются отеки, наблюдаются изменения кожных покровов (они становятся дряблыми и тонкими).
Когда перегружен как правый, так и левый желудочки, развивается смешанная сосудистая недостаточность. По происхождению заболевание может быть миокардиальным, перегрузочным и комбинированным. Если поражены непосредственно сердечные стенки, развивается миокардиальная недостаточность. Данная форма приводит к нарушению расслабления и сокращения сердца.
При чрезмерной нагрузке на сердце возникает перегрузочная сердечная недостаточность. Такая форма чаще встречается при сердечных пороках и болезнях, связанных с нарушением нормального тока крови. При комбинированной сердечной недостаточности объединены как повышенная нагрузка на сердце, так и повреждение миокарда.


- Посинение кожи и возникающий при этом озноб, явный признак того, что кислорода в крови не хватает.
- Отеки, головокружение, потемнения в глазах.
- Одышка, которая возникает при разнообразных физических нагрузках, которая ранее не ощущалась.
При сердечно сосудистой недостаточности скорость протекания крови в организме уменьшается, кроме того, уменьшается и количество крови, которое выбрасывает сердце. Большие объемы крови, с которыми сердечная мышца не справляется накапливается в различных частях нашего организма.
При накоплении жидкости в легких, кислород в нужном объеме не поступает в капилляры их ткани. Это служит причиной возникновения учащенного дыхания. Болеющий человек мучается от приступов удушья.
Уход жидкости в ткани может вызвать, как нарушение дыхания так и более серьезные осложнения (резкое изменение веса в большую сторону возникающую по причине отеков мягких тканей).
В случае накапливания жидкости внутри брюшной полости может возникнуть серьезное заболевание асцит – усложненная форма сердечной недостаточности. Недостаточное кровоснабжение сказывается на работе всех частей человеческого организма.
От того, какая сторона сердца задействована в процессе зависят признаки сердечной недостаточности. В том случае, когда левая часть сердечной мышцы не в состоянии толкать кровь в рабочем режиме, то она обратно вбрасывается в сосуды легких, а возникающий избыток жидкости протекает через капилляры в альвеолы, в результате возникают трудности с дыханием.
Недостаточность правосторонняя может появиться в том случае, когда кровь испытывает затруднения с оттоком из правого предсердия и желудочка, что характерно при неудовлетворительной работе сердечного клапана. Как следствие, увеличение давления и скапливание жидкости в венах. Печень становится больной, ноги опухают.Существует так же такое понятие, как застойная сердечная недостаточность.
При данном заболевании работоспособность почек ухудшается, они не выдерживают больших объемов жидкости. Возникает почечная недостаточность. Соли, которые при нормальном функционировании почек должны удаляться вместе с водой остаются в теле, тем самым приводя к большей отечности.
Сердечно-сосудистая недостаточность — причины
Данное заболевание – особенная нозологическая форма, которая отражает поражения сердца органического характера. Это вызывает нарушение работы всего организма, так как неполноценная работа сердца и сосудов становится причиной развития ишемии, а это и вызывает частичную потерю их функций.
Чаще всего сердечно-сосудистая недостаточность встречается среди людей преклонного возраста, а также тех, кто длительное время страдает сердечными пороками. Это и считается ведущей причиной развития заболевания, так как она слишком быстро вызывает декомпенсацию в работе С.С.С.
А вот к основным факторам, способствующим формированию сердечно-сосудистой недостаточности, относится повышенная функциональная нагрузка, обусловленная нарушениями гемодинамики. В большинстве случаев причинами возникновения данного патологического состояния у пожилого населения являются длительно протекающая артериальная гипертензия, различные пороки клапанов, ИБС.
Как правило, все эти болезни характеризуются своими причинами развития, но к факторам, которые вызывают сердечно-сосудистую недостаточность относятся именно эти формы нозологического характера.
Например, возникновение данной патологии на фоне артериальной гипертензии обусловлено сужением периферических сосудов, повышением сократительной силы сердца, гипертрофией сердечной мышцы ЛЖ в связи с повышенной активностью сердца, декомпенсацией гипертрофированного миокарда, развитием ИБС, появлением первых признаков атеросклероза, дилатацией ЛЖ.
Таким образом, все причины, приводящие к ИБС, гипертензии, атеросклерозу всегда будут относиться к провоцирующим факторам сердечно-сосудистой недостаточности. Возникновению обморочного состояния, как одной из форм сердечно-сосудистой недостаточности, может способствовать быстрое вставание, например, у молодых женщин с астенической конституцией; испуг и длительное пребывание в душном помещении.
Предрасполагающим фактором такого состояния может быть перенесенная инфекционная патология, различные виды анемий и переутомление. А вот на развитие коллапса могут оказывать влияние тяжёлые формы различных заболеваний, такие как:
- сепсис,
- перитонит,
- острый панкреатит,
- пневмония.
Отравление грибами, химическими веществами и лекарственными препаратами также могут сопровождаться резким падением АД. Также коллапс наблюдается после травм электричеством и при перегревании организма.


Симптомы сердечно-сосудистой недостаточности целесообразно разделить между основными видами патологий.
- Симптомы острой сердечной недостаточности.
- Симптомы хронической сердечной недостаточности.
- Симптомы левожелудочковой недостаточности.
- Симптомы правожелудочковой недостаточности.
- Симптомы тотальной сердечно-сосудистой недостаточности.
Острая сердечная недостаточность проявляется болью в области сердца стенокардического характера.
Она продолжается больше 20 минут, что должно стать причиной обращения в медицинский стационар. Причина в данном случае – инфаркт миокарда.
Он будет проявляться общими симптомами нарушения кровообращения по левожелудочковому типу. Это боль в области сердца, тяжесть в грудной клетке, слабый пульс, одышка смешанного характера, цианоз кожи губ, лица, конечностей.
Самый грозный симптом – это кашель при сердечной недостаточности. Он проявляется по причине отека легких.
При хронической сердечной недостаточности имеют место такие признаки как одышка, слабость, сонливость, артериальная гипотония, сердечная астма, отеки по большому кругу кровообращения, головокружение, тошнота, потеря сознания на непродолжительное время.
При левожелудочковой недостаточности основным симптомом является одышка. Она проявляется при физической нагрузке и эмоциональном стрессе.
Если она имеет место в покое, то тогда недостаточность находится на терминальной стадии. Также отмечаются и общие симптомы, указанные пунктом выше.
Для изолированной правожелудочковой недостаточности характерно появление отеков по большому кругу кровообращения. Конечности, особенно нижние, отекают, проявляются признаки отека брюшной полости.
Также симптомом является появление болезненности в правом подреберье, что говорит о застое крови в печени и системе воротной вены.
Именно это становится причиной асцита, так как повышенное давление крови в ней позволяет жидкости проникать в брюшную полость. По этой причине патология носит название застойная сердечная недостаточность.
Тотальная сердечная недостаточность проявляется признаками, характерными для левожелудочковой и правожелудочковой недостаточности.
Это значит, что наряду в отечным синдромом, застойными явлениями по большому кругу кровообращения, будет отмечаться одышка, симптомы отека легких, а также слабость, головокружение и другие признаки, характерные для поражения миокарда левого желудочка.
Клиника сердечно-сосудистой недостаточности складывается из её форм патологического процесса: ОСН (причина – инфаркт миокарда) и ХСН. Как правило, эти формы делятся на левожелудочковую сердечно-сосудистую недостаточность, правожелудочковую и тотальную.
Все они характеризуются своими признаками и отличаются ими друг от друга на всех стадиях образования патологических нарушений в сердце. Кроме того, заболевание называется сердечно-сосудистой недостаточностью потому, что в поражающем процессе находится не только миокард, но и сосуды.
Симптоматика заболевания подразделяется на клинические проявления острой формы СН, хронической формы СН и на недостаточность правого и левого желудочков, а также тотальную форму недостаточности.
При острой сердечно-сосудистой недостаточности появляется боль, которая носит стенокардический характер и продолжается более двадцати минут. Причина, которая способствует развитию ОСН, это инфаркт. Он характеризуется общей симптоматикой нарушенного кровообращения в ЛЖ.
Как правило, отмечается боль в сердце, а за грудиной появляется тяжесть, пульс слабого наполнения, затруднённое дыхание, цианоз губ, на лице и конечностях. Грозным симптомом выступает кашель, обусловленный отёком лёгких.
Для клиники хронической сердечно-сосудистой недостаточности характерно появление одышки, слабости, сонливого состояния, снижения давления, приступов астмы сердечного типа, отёков по БКК, головокружений с тошнотой и рвотой, обмороков на кратковременный период.
Симптоматика ЛЖН имеет в своей основе характерный симптом в виде одышки, которая наблюдается в основном после физических нагрузок или стресса эмоционального характера. Кроме того, к ней присоединяются выше перечисленные признаки. В случае возникновения одышки в спокойном состоянии, сердечно-сосудистая недостаточность характеризуется терминальной стадией.
Для ПЖН свойственно образование отёков по БКК. В основном отёки появляются на ногах, а затем отмечается отёк брюшной полости. Одновременно выявляется болезненность при гепатомегалии в результате застоя в печени и в воротной вене. Именно эти признаки способствуют развитию асцита, поэтому из-за повышенного давления крови жидкость проникает в полость брюшины и начинает там скапливаться.
Отсюда и название патологического процесса «застойная СН». Тотальная сердечно-сосудистая недостаточность имеет все признаки ЛЖН и ПЖН. Это можно объяснить тем, что к синдрому отёков присоединяется одышка, а также признаки, характеризующиеся отёком лёгких, слабостью и головокружением. В основном, сердечно-сосудистая недостаточность характеризуется тремя степенями течения патологического процесса.
При первой степени отмечается:
- быстрая утомляемость,
- частое биение сердца,
- нарушение сна.
Также появляются первые признаки затруднённого дыхания и частого пульса после некоторых физических движений.
При второй степени сердечно-сосудистой недостаточности к симптомам первой степени присоединяется:
- раздражительность,
- неприятные ощущения в сердце,
- одышка становится сильнее и возникает даже в момент разговора.
При третьей степени интенсивность всех предыдущих симптомов становится ещё сильнее, а также отмечаются объективные признаки. Как правило:
- отекают к вечеру ноги,
- развивается гепатомегалия,
- уменьшается выделение мочи,
- в ней обнаруживаются следы белка, ураты,
- отмечается никтурия с характерным диурезом в ночное время.
В дальнейшем отёки распространяются по всему телу, наблюдается гидроторакс, асцит и гидроперикард, застой крови в сосудах лёгких с характерными влажными хрипами, кашлем с кровянистой мокротой, в некоторых случаях.
Также резко падает диурез, вызывая субуремическое состояние, печень вызывает болезненность и опускается вниз живота, кожа имеет субиктерический окрас, образуется метеоризм, а запоры чередуются поносами. При физикальном обследовании сердца диагностируют расширенные границы его полостей, а вот шумы при этом ослабевают.
Также отмечается экстрасистолия и аритмия мерцательного характера, инфаркт лёгких в виде кровохарканья, незначительного повышения температуры, приглушённого перкуторного звука над областью лёгких и преходящий шум плеврального трения. Больные с такими симптомами находятся в постели в полусидящем положении (ортопноэ).


Данное состояние в детском возрасте характеризуется нарушением кровообращения по двум факторам:
- снижение способности сердечной мышцы к сокращению (сердечная недостаточность);
- ослабление напряжения периферических сосудов.
Именно последнее состояние и представляет собой сердечно-сосудистую недостаточность. Она чаще встречается у более здоровых детей в изолированном виде при асимпатикотонии, а также как первично истинное преобладание парасимпатического характера вегетативной части ЦНС.
Однако проявления сердечно-сосудистой недостаточности могут иметь вторичный характер и развиваться как следствие различных инфекций, патологических процессов эндокринной системы, заболеваний неинфекционной этиологии с хроническим течением.
К ведущим клиническим признакам сердечно-сосудистой недостаточности у детей относится: побледнение с возможным головокружением и вазо-вагальными обмороками. Для признаков сердечной недостаточности характерна:
- одышка,
- тахикардия,
- гепатомегалия,
- периферические отёки,
- застойные явления, при этом границы сердца расширены с громкими сердечными тонами и нарушена сократительная функция миокарда.
Таким образом, сочетание обеих форм недостаточности кровообращения и определяют такое характерное состояние, как сердечно-сосудистую недостаточность. Такое состояние у детей обусловлено нарушениями гемодинамики внутри сердца и на периферии в результате снижения способности сердечной мышцы к сокращению.
При этом сердце неспособно перевести приток крови из вен в нормальный сердечный выброс. Именно этот факт и составляет основу всей клинической симптоматики сердечной недостаточности, которая у детей выражается в двух формах: острой и хронической. Детская ОСН развивается как следствие инфаркта, клапанных пороков, разрыва стенок ЛЖ, а также осложняет ХСН.
К причинам развития у детей сердечно-сосудистой недостаточности относятся сердечные пороки с врождённой этиологией (новорожденные дети), миокардит с ранним и поздним проявлением (грудной возраст), клапанные пороки приобретённого характера, острая форма миокардита.
Сердечно-сосудистая недостаточность у детей классифицируется на левожелудочковую форму поражения и правожелудочковую. Однако очень часто можно встретить тотальную (одновременное нарушение) СН. Кроме того, заболевание предполагает три стадии поражения.
При первой отмечается скрытая форма патологии и выявляется только при выполнении физических действий. При второй – выражен застой в МКК и (или) в БКК, характеризующийся симптомами в покое. При второй стадии (А) гемодинамика нарушается довольно слабо, в любом из КК, а при второй стадии (Б) происходит глубокое нарушение гемодинамических процессов с вовлечением обоих кругов (МКК и БКК).
Третья стадия сердечно-сосудистой недостаточности у детей проявляется дистрофическими изменениями во многих органах, при этом вызывая тяжёлые нарушения гемодинамики, изменения в обмене веществ и необратимые патологии в тканях и органах.
Общая клиника сердечно-сосудистой недостаточности у детей складывается из появления одышки, сначала при физических нагрузках, а затем она появляется при абсолютном покое и усиливается при изменении тела ребёнка или разговоре.
Дыхание начинает затрудняться, если имеются сопутствующие патологии сердца, то даже при горизонтальном положении. Таким образом, таким детям с данной аномалией создают положение типа ортопноэ, им в таком состояние гораздо спокойнее и легче.
Кроме того, дети с таким диагнозом подвержены быстрой утомляемости, они очень слабы и у них нарушается сон. Затем присоединяется кашель, цианоз. возможны даже обмороки и коллапс.


Проведение комплекса мероприятий, которые являются оказанием первой помощи, направлены на восстановительные процессы, а также на сохранение жизни человеку при приступах сердечно-сосудистой недостаточности.
Именно эта помощь может носить характер, как взаимопомощи, так и самопомощи, если при этом нет никого рядом или состояние больного позволяет ему провести самому эти мероприятия до прибытия врачей. От того, как быстро и правильно будет оказана первая доврачебная помощь при сердечно-сосудистой недостаточности, во многом зависит жизнь больного.
Для начала важно оценить состояние больного и определить, что с ним произошло, а затем приступить к оказанию необходимых мер помощи. Во время обморочного состояния у больного с сердечно-сосудистой недостаточностью сознание может быть затуманено или полностью потеряно, он может испытывать кружение головы и звон в ушах, а затем тошноту и усиленную перистальтику.
Объективно:
- бледная кожа,
- похолодание конечностей,
- расширенные зрачки,
- реакция на свет живая,
- пульс со слабым наполнением,
- давление снижено, а дыхание поверхностное (длительность – 10–30 секунд или две минуты, что зависит от причины).
Тактика оказания помощи при сердечно-сосудистой недостаточности состоит: во-первых, больного необходимо уложить на спину и несколько опустить голову; во-вторых, расстегнуть ворот и обеспечить доступ воздуха; в-третьих, поднести веерообразно вату с нашатырным спиртом к носу и затем обрызгать лицо холодной водой.
При возникновении коллапса, для которого характерно падение тонуса сосудов, признаки гипоксии в головном мозге, угнетение многих важных функций в организме и падение АД, также необходимо оказать доврачебную помощь.
При этом пострадавший выглядит:
- слабым, у него кружится голова,
- его знобит и появляется зябкость,
- температура снижается до 35 градусов,
- черты лица заострены,
- конечности холодные,
- кожа и слизистые бледные с сероватым оттенком,
- на лбу и висках отмечается холодный пот,
- сознание сохранено,
- больной безучастен ко всему,
- тремор пальцев рук,
- дыхание поверхностное,
- удушья нет,
- пульс слабый,
- тахикардия.
В этом случае необходимо ликвидировать этиологический фактор развития данного вида недостаточности кровообращения в сосудах (интоксикации, острая кровопотеря, инфаркт миокарда, острые заболевания соматических органов, эндокринная и нервная патология).
Затем следует уложить больного горизонтально с приподнятым концом; убрать сдавливающую одежду для доступа свежего воздуха; согреть больного с помощью грелок, горячего чая или растереть конечности разведенным этиловым спиртом или камфорным.
По возможности необходимо немедленно ввести Кофеин или Кордиамин подкожно, а в тяжёлых случаях – внутривенно Коргликон или Строфантин с раствором Глюкозы, Адреналин или Эфедрин подкожно.
При шоке необходима срочная госпитализация для того, чтобы спасти жизнь пострадавшему. Шок – эта определённая реакция организма на действия чрезвычайного раздражителя, характеризуется резким угнетением всех жизненных функций организма.
В начальный период шока отмечается у больного озноб, возбуждение, состояние тревоги, бледность, цианотичность на губах и ногтевых фалангах, тахикардия, умеренная одышка, АД в норме или повышено. По мере углубления шока давление начинает катастрофически падать, температура снижена, тахикардия усиливается, иногда появляются трупные пятна, рвота и понос (часто кровавые), анурия, кровоизлияние в слизистые и внутренние органы.
При оказании медицинской помощи при шоке инфекционно-токсического характера вводят внутривенно Преднизолон, р-р Трисоль и Контрикал. Сердечно-сосудистая недостаточность характеризуется также такими приступами, как сердечная астма и отёк лёгких.
При сердечной астме, когда удушье характеризуется затруднённым дыханием и сопровождается страхом смерти, больной вынужден сидеть, при этом опустив ноги вниз. Его кожа в этот момент цианотичная и покрыта холодным потом. В начале приступа возникает сухой кашель или кашель со скудным отделением мокроты.
Дыхание при этом резко учащено, при затяжном приступе клокочущее, слышно на расстоянии ЧД 30–50 в минуту, пульс учащён и АД повышено. К мерам неотложной мощи при сердечной астме относятся: вызов врача и измерение давления. Затем больного усаживают, опуская ноги вниз.
Дают таблетированный Нитроглицерин под язык (если систола не ниже ста, то повторить приём через пятнадцать минут). Потом приступают к накладыванию венозных жгутов на три конечности (ниже паховых складок на пятнадцать сантиметров, ниже сустава на плече на десять), а через пятнадцать минут один жгут снимают и в дальнейшем его используют по кругу не более чем на час.
По возможности надо поставить банки или тёплые ножные ванны. Затем применяют кислород с пеногасителями через носовой катетер, используя спиртовой раствор Ангифомсилана. При отёке лёгких также вызывают врача, измеряют АД, придают сидячее положение с ногами вниз, а затем накладывают жгуты на три конечности, дают Нитроглицерин, применяют тёплые ножные ванны и оксигенотерапию, а затем приступают к оказанию медицинской помощи с введением необходимых препаратов.
Все остальные действия по оказанию медицинской помощи при признаках сердечно-сосудистой недостаточности должны производиться в стационаре специализированного учреждения.
Диагностика патологии
Всем пациентам с признаками сердечно-сосудистой недостаточности следует пройти полное обследование, чтобы установить степень нарушения функции и причину ее возникновения.
Сначала проводят осмотр и сбор анамнеза, из которого нередко становится понятной основная причина заболевания. Следует также выполнить лабораторный анализ крови и мочи. Он позволит оценить функции основных систем организма.
К инструментальным методам диагностики относят:
- ЭКГ, которая может показать аритмию, гипертрофию, ишемию и другие изменения сердечной мышцы. При необходимости обычную ЭКГ дополняют пробой с физической нагрузкой.
- УЗИ (эхокардиография) более подробно покажет структуру сердечной мышцы, нарушения функции клапанов и области ослабленного сокращения.
- МРТ сердца выполняют несколько реже, чем первые два исследования. В основном она служит для выявления нарушения анатомической структуры сердца и его клапанов.
- Рентгенография легких проводится обязательно, так как при этом заболевании могут возникнуть вторичные изменения в органах дыхательной системы (гидроторакс, венозный застой, отек, пневмония).
- Вентрикулография используется для наиболее точного определения дисфункции миокарда.
- УЗИ живота необходимо провести для изучения внутренних органов и степени их вторичной деформации.
При этом оценивают все параметры, которые зачастую позволяют точно установить причину данного патологического состояния.
Кроме того, на рентгенограмме имеется видимое увеличение сердца.


В течение последних лет основными препаратами для лечения сердечно-сосудистой недостаточности считаются ингибиторы ангиотензинпревращающего фермента (эналаприл, берлиприл, лизиноприл). Эти препараты вызывают расширение артерий, уменьшают периферическое сопротивление сосудов, облегчая работу сердца по проталкиванию в них крови.
Они восстанавливают нарушенную функцию внутренней оболочки сосудов. Ингибиторы ангиотензинпревращающего фермента назначают почти всем больным. У некоторых больных применяются бета-блокаторы (метопролол, конкор, карведилол).
Они урежают частоту сердечных сокращений, уменьшают кислородное голодание сердечной мышцы, снижают давление. Применяются и другие классы препаратов. Очень важно, что бы больной вовремя обращался к врачу, постоянно находился под наблюдением.
Здоровый образ жизни, правильное и сбалансированное питание, регулярные занятия лечебной физкультурой, все эти профилактические мероприятия и есть и есть наилучший вариант лечения сердечной недостаточности, поскольку наилучший способ не допустить возникновения заболевания — это предотвратить его.
В самых экстремальных случаях проводят хирургическое вмешательство. Проводить лечение сердечной недостаточности возможно и при помощи народной медицины, однако хотелось бы сказать, что перед этим лучше будет проконсультироваться у кардиолога, поскольку неправильное лечение может нанести большой вред.
Любому человеку следует ориентироваться в симптомах и лечении сердечной недостаточности, чтобы при необходимости принять экстренные меры и оказать первую помощь. Показателями для госпитализации пациента могут выступать характерные признаки наличия острой сердечной недостаточности, первые проявления такого заболевания у здорового человека, находящегося в трудоспособной возрастной категории.
В случае неэффективности проводимого терапевтического лечения болезненных симптомов и отсутствия компенсации хронической формы заболевания больной также может быть направлен в стационар.
Если симптомов острой недостаточности не наблюдается, и постоянная болезнь пребывает в стадии компенсации, то лечение осуществляется амбулаторным путем. Когда у человека выявляются симптомы сердечно-сосудистой недостаточности, специалист назначает определенный комплекс мер, который страдающий подобным заболеванием должен строго выполнять.
Большое значение имеет питательный режим, в рационе обязаны присутствовать продукты, обладающие высоким процентным содержанием калия, при обнаружении у больного сердечной недостаточности для него жестко ограничивается употребление соли, требуется также следить за количеством поглощаемой жидкости и не превышать допустимых норм.
Нельзя отказываться от физической активности, определенные усилия необходимы, но их следует четко дозировать в зависимости от индивидуального состояния того или иного пациента. Больному также назначаются специальные препараты лекарственного характера, положительное влияние которых на увеличение продолжительности жизни и ее качество уже доказано.
В случае существенных отеков рекомендуются диуретики, больной может пить травы, обладающие мочегонными свойствами. Возможно применение и хирургических способов для помощи страдающим сердечной недостаточностью, нередко человеку вставляют электрокардиостимулятор или проводят операции с целью осуществления реваскуляризации миокарда.
Сердечной недостаточности подвержены представители обоих полов. Обнаруживаться признаки сердечной недостаточности у женщин могут по-разному, однако у дам обычно диагностируют хроническую форму заболевания.
Симптомы могут наблюдаться на протяжении достаточно длительного времени, но не слишком беспокоить женщину, поэтому дама способна далеко не сразу обратиться за консультацией к профессионалу, чем снижает свои шансы на полное избавление от болезни.
Нередко диагноз устанавливается лишь тогда, когда уже присутствует несомненная клиническая картина заболевания, однако излечиться от подобного расстройства здоровья в таких случаях оказывается существенно сложнее. У мужчин же чаще наблюдаются более явные проблемы в сердечной деятельности, острая недостаточность, поэтому болезнь диагностируется быстрее.
Если человек не считает первые признаки сердечной недостаточности чем-то незначительным и сразу торопится к специалисту, чтобы провести соответствующее обследование, он тем самым повышает вероятность раннего диагностирования заболевания.
Известно, что современное грамотное лечение на начальных стадиях сердечной недостаточности способно дать превосходные результаты. Прогрессирование течения болезни при правильных мерах воздействия на организм будет замедлено, благодаря чему прогноз для такого пациента на будущее станет более благоприятным.
Своевременное обращение к доктору существенно увеличивает шансы больного на полноценную и достаточно долгую жизнь при наличии сердечной недостаточности, сегодня подобный диагноз не является роковым приговором.
Однако недопустимо запускать болезнь, не обращая внимания на явно тревожные «звоночки» со стороны собственного организма, человек лишь усугубляет свое состояние и утрачивает надежду на нормальное, счастливое существование без тяжелейших сердечных приступов, которые фактически неизбежны при отсутствии необходимого лечения.


При такой патологии как сердечно-сосудистая недостаточность лечение должно состоять из комплекса препаратов, которые действуют на симптомы заболевания. С этой елью назначается стандартная кардиологическая группа:
- Мочегонные средства (хлортиазид, гипохлортиазид, фуросемид, спиронолактон).
- Ингибиторы АПФ (эналаприл, лизиноприл, берлиприл и другие).
- Блокаторы кальциевых каналов (нефидипин, верапамил, амлодипин).
- Блокаторы бета-адренорецепторов (соталол, метопролол и прочие).
- Антиаритмики по показаниям (без показания при приеме мочегонных средств нужно принимать аспаркам для стабилизации калиевого баланса).
- Сердечные гликозиды (дигиталис, строфантин дигитоксин).
Данные препараты при сердечной недостаточности всегда назначаются врачом и должны приниматься согласно его рекомендациям.
Дозировка, режим приема, а также спектр препаратов назначаются строго после обследования и выставления степени недостаточности. При этом неотложная помощь при сердечной недостаточности имеет место только при острой патологии.
При хронической форме не требуется срочной госпитализации, так как контроль состояния достигается за счет грамотной терапии фармакологическими препаратами. А потому пациент должен в точности соблюдать рекомендации лечащего врача.
Народное лечение


Рассмотрим некоторые рецепты:
- Смешиваются корни валериана, плоды аниса, листья мелиссы, трава тысячелистник. Все это заваривается стаканом кипятка и настаивается пол часа, затем процеживается. Употреблять в течение дня.
- Берется одна столовая ложка сухих измельченных плодов боярышника, заваривается стаканом кипятка и два часа настаивается. Употреблять по две столовых ложки два раза в день до еды.
- Смешать две части травы хвоща полевого, три части травы горца птичьего, пять частей цветков боярышника.
- Одну столовую ложку ягод калины заварить литром кипятка, кипятить десять минут, процедить и добавить три столовых ложки меда. Употреблять по пол стакана три раза в день.
- Три столовых ложки травы зверобоя заваривают двумя стаканами кипятка. Настаивают двадцать минут и процеживают. Употреблять по пол стакана за пол часа три раза в день до еды.
- Одним стаканом кипятка заварить одну чайную ложку цветков ландыша, настоять полчаса, охладить, процедить. Употреблять по одной столовой ложке три раза в день за полчаса до еды.
- Одну столовую ложку травы пустырника заварить заварить стаканом кипятка, настоять полчаса и процедить. Отжать сырье. Настой довести до объема стакана. Употреблять по 1/3 стакана два раза в день за час до еды.
- Взять тридцать грамм персиков, чернослива и измельчить их. Добавить один лимон. Полученную смесь поставить в холодильник. Употреблять по две столовые ложки раз в день натощак на протяжении трех недель.
Две чайных ложки данной смеси заваривается стаканом кипятка, настаивается два часа, процеживается. Употреблять в течение дня.


Выздоровление и выживаемость при сердечно-сосудистой недостаточности имеет определенные границы. Пятилетнюю границу выживаемости проходят в среднем 50% больных.
На более отдаленные прогнозы влияние оказывают степень тяжести сердечной недостаточности, сопутствующие болезни, придерживание диетического питания, правильного образа жизни, смены фаз отдыха и деятельности, полноценный сон.
Стрессовые ситуации исключаются полностью. Неблагоприятный прогноз ожидается во время III стадии развития болезни. Своевременное лечение ишемической болезни сердца, гипертонии, приобретенных пороков сердца и других болезней.
Выбор совместно с врачом оптимального режима дня, приема лекарственных средств, посещение кардиолога помогут избежать неблагоприятного исхода. Слушайте свое сердце, оберегайте его от стрессовых ситуаций, и оно сохранит вашу жизнь.
Сосудистая недостаточность – это нарушение местного или общего кровообращения, в основе которого лежит недостаточность функции кровеносных сосудов, вызванная в свою очередь нарушением их проходимости, уменьшением тонуса, объема проходящей по ним крови.
Недостаточность может быть системной или регионарной (местной) – в зависимости от того, как распространяются нарушения. В зависимости от темпов течения заболевания может быть острая сосудистая недостаточность и хроническая.
Чистая сосудистая недостаточность встречается редко, чаще всего одновременно с симптомами сосудистой недостаточности проявляется недостаточность сердечной мышцы. Развивается сердечно сосудистая недостаточность из-за того, что на сердечную мышцу и мускулатуру сосудов воздействуют зачастую одни и те же факторы. Иногда сердечно сосудистая недостаточность вторична и патология сердца возникает из-за плохого питания мышцы (недостаток крови, низкое давление в артериях).
Причины появления
Причиной заболевания обычно служат нарушения кровообращения в венах и артериях, возникшие по разным причинам.
В основном острая сосудистая недостаточность развивается из-за перенесенных черепно-мозговых и общих травм, различных сердечных заболеваний, кровопотери, при патологических состояниях, например, при острых отравлениях, тяжелых инфекциях, обширных ожогах, органических поражениях нервной системы, надпочечниковой недостаточности.
Симптомы сосудистой недостаточности
Проявляется острая сосудистая недостаточность в виде обморока, шока или коллапса.
Обморок – наиболее легкая форма недостаточности. Симптомы сосудистой недостаточности при обмороке: слабость, тошнота, потемнение в глазах, быстрая потеря сознания. Пульс слабый и редкий, давление понижено, кожные покровы бледные, мышцы расслаблены, судорог нет.
При коллапсе и шоке пациент находится в большинстве случаев в сознании, но его реакции заторможены. Есть жалобы на слабость, пониженную температуру, и давление (80/40мм.рт.ст и меньше), тахикардию.
Основным симптомом сосудистой недостаточности является резкое и быстрое снижение артериального давления, которое и провоцирует развитие всех остальных симптомов.
Хроническая недостаточность функции сосудов чаще всего проявляется в виде артериальной гипотензии. Условно этот диагноз можно поставить при таких симптомах: у детей старшего возраста – систолическое давление ниже 85, до 30л. – давление ниже уровня 105/65, у лиц более старшего возраста – ниже 100/60.
Диагностика заболевания
На этапе осмотра врач, оценивая симптомы сосудистой недостаточности, распознает, какая форма недостаточности проявилась, обморок, шок или коллапс. При этом уровень давления не является решающим в постановке диагноза, следует изучить историю болезни, и выяснить причины приступа. Очень важно на этапе осмотра установить, какой вид недостаточности развился: сердечной или сосудистой, т.к. неотложная помощь при этих заболеваниях оказывается по-разному.
Если проявилась сердечно сосудистая недостаточность, больной вынужден сидеть - в лежачем положении его состояние значительно ухудшается. Если же развилась именно сосудистая недостаточность, пациенту необходимо лежать, т.к. в этом положении лучше снабжается кровью его мозг. Кожа при недостаточности сердечной – розоватая, при сосудистой – бледная, иногда с сероватым оттенком. Также сосудистую недостаточность отличает то, что венозное давление не повышено, вены на шее спавшиеся, границы сердца не смещаются, и нет характерного для сердечной патологии застоя в легких.
После того, как предварительный диагноз на основе общей клинической картины поставлен, больному оказывают первую помощь, при необходимости госпитализируют, назначают обследование органов кровообращения. Для этого ему могут назначить пройти аускультацию сосудов, электрокардиографию, сфигмографию, флебографию.
Лечение сосудистой недостаточности
Медицинскую помощь при сосудистой недостаточности следует оказывать незамедлительно.
При всех формах развития острой сосудистой недостаточности больного следует оставить в лежачем положении (иначе может быть летальный исход).
 Если случился обморок, необходимо ослабить одежду на шее пострадавшего, похлопать его по щекам, обрызгать грудь и лицо водой, дать понюхать нашатырный спирт, проветрить помещение. Это манипуляции можно провести и самостоятельно, обычно положительный эффект наступает быстро, больной приходит в сознание. После обязательно следует вызвать врача, который проведя на месте простые диагностические исследования, введет подкожно или внутривенно раствор кофеина с бензоатом натрия 10% - 2мл (при зафиксированном пониженном давлении). Если замечена выраженная брадикардия, дополнительно вводят атропин 0,1% 0,5-1мл. Если брадикардия и пониженное давление сохраняются, внутривенно вводят орципреналин сульфат 0,05% - 0,5-1мл или раствор адреналина 0,1%. Если через 2-3мин больной все еще остается без сознания, пульс, давление, тоны сердца не определяются, рефлексов нет, начинают вводить эти препараты уже внутрисердечно, и делают искусственное дыхание, массаж сердца.
Если случился обморок, необходимо ослабить одежду на шее пострадавшего, похлопать его по щекам, обрызгать грудь и лицо водой, дать понюхать нашатырный спирт, проветрить помещение. Это манипуляции можно провести и самостоятельно, обычно положительный эффект наступает быстро, больной приходит в сознание. После обязательно следует вызвать врача, который проведя на месте простые диагностические исследования, введет подкожно или внутривенно раствор кофеина с бензоатом натрия 10% - 2мл (при зафиксированном пониженном давлении). Если замечена выраженная брадикардия, дополнительно вводят атропин 0,1% 0,5-1мл. Если брадикардия и пониженное давление сохраняются, внутривенно вводят орципреналин сульфат 0,05% - 0,5-1мл или раствор адреналина 0,1%. Если через 2-3мин больной все еще остается без сознания, пульс, давление, тоны сердца не определяются, рефлексов нет, начинают вводить эти препараты уже внутрисердечно, и делают искусственное дыхание, массаж сердца.
Если после обморока понадобились дополнительные реанимационные мероприятия, или причина обморока осталась невыясненной, или это случилось впервые, или давление пациента после приведения его в сознание, остается пониженным, его необходимо госпитализировать для дальнейшего обследования, лечения. Во всех остальных случаях госпитализация не показана.
Больные с коллапсом, находящиеся в шоковом состоянии независимо от причины вызвавшей это состояние, экстренно доставляются в больницу, где пациенту оказывается первая неотложная помощь по поддержанию давления и деятельности сердца. При необходимости останавливают кровотечение (если это необходимо), проводят другие процедуры симптоматической терапии, ориентируясь по обстоятельствам, вызвавшим приступ.
При коллапсе кардиогенном (часто развивается при сердечно сосудистой недостаточности) устраняют тахикардию, купируют трепетания предсердий: применяют атропин или изадрин, адреналин или гепарин. Для восстановления и поддержания давления вводят подкожно мезатон 1%.
Если коллапс вызван инфекцией или отравлением, подкожно вводят кофеин, кокарбоксилазу, глюкозу, хлорид натрия, кислоту аскорбиновую. Очень эффективен при этом типе коллапса стрихнин 0,1%. Если такая терапия результата не принесла, вводят под кожу мезатон, в вену преднизолонгемисукцинат, снова вводят хлорид натрия 10%.
Профилактика заболевания
Лучшей профилактикой недостаточности функции сосудов является предупреждение заболеваний, которые могут ее вызывать. Рекомендуется следить за состоянием сосудов, употреблять меньше холестерина, проходить регулярные обследования системы кровоснабжения и сердца. В отдельных случаях гипотоникам назначают профилактический курс поддерживающих давление препаратов.
Видео с YouTube по теме статьи:
Это группа патологических нарушений, возникающих на фоне недостаточной способности сердечной мышцы сокращаться. Сердечно-сосудистая недостаточность характеризуется неспособностью организма скоординировать свои потребности в необходимом количестве крови в системе кровотока. А сердечная мышца не имеет возможности удовлетворить эту потребность.
Данная патология системы сердца и сосудов считается одной из самых распространенных. Как правило, она сопровождается гипоксией и ухудшением проходимости тканей. В связи с этим, развитие сердечно-сосудистой недостаточности более негативно, чем другие хронические заболевания сказывается на самочувствии пациентов.
Симптомы сердечно сосудистой недостаточности
Развитие заболевания сопровождается достаточно яркой симптоматикой. Она выражается в появлении быстрой утомляемости, слабости. Наблюдается одышка, которая в самом начале болезни возникает только при физической нагрузке. Но с развитием патологии, одышка начинает беспокоить постоянно.
Больной жалуется на кашель с мокротой розоватого или белого оттенка. Это связано с тем, что в организме скапливается лишняя жидкость, которая выделяется из организма, в том числе, мокроты.
Застой жидкости провоцирует появление отеков. Если больной ходит, отечность наблюдается в области голеней. Если лежит – в области поясницы, живота. С развитием сердечной недостаточности, пропадает аппетит, часто наблюдаются позывы и сама рвота. Живот становится болезненным, так как ткани печени поражаются застойными явлениями.
Почему возникает сердечно-сосудистая недостаточность?
Причиной, по которой происходит развитие патологии, является серьезное хроническое заболевание сердечной мышцы или чрезмерная нагрузка на нее. Спровоцировать появление сердечной недостаточности могут следующие причины:
Ишемия сердца, поражающая мышцы миокарда одного из желудочков сердца.
Хроническая сердечная патология, вызванная злоупотреблением алкоголем или возникшая в результате перенесенной вирусной инфекции.
Высокое артериальное давление, в результате которого сокращается упругость стенок кровеносных артерий. Это затрудняет работу сердца.
Наличие острого или хронического воспалительного процесса в сердечной мышце (миокардит). Он может проявляться в качестве осложнений после инфекций сердечной мышцы.
Пороки сердца, которые имеют дегенеративный характер, или являются последствием повреждения. Пороки могут вызвать поражение сердечных клапанов.
Врожденный аортальный стеноз и патология притока венозной крови. Например, хроническое утолщение стенок перикарда, при котором сокращается приток крови к сердцу. Вследствие этого, оно начинает усиленно работать «на износ», чтобы поддержать достаточный уровень кровообращения.
Лечение заболевания
Основной, главной целью терапии является увеличение продолжительности жизни заболевшего и улучшение ее качества.
В первую очередь, доктор проведет обследование и выяснит причину, приведшую к патологии, и проведет полноценное лечение. Его назначает врач в индивидуальном порядке, исходя из причины болезни, возраста пациента и тяжести заболевания.
Во время проведения лечения важную роль играет снижение нагрузок на сердце и увеличение его способности сокращаться. В этот период рекомендовано снижение физической активности. Больному необходим спокойный отдых, низкожировая диета, снижение до минимума потребление соли и здоровый образ жизни.
Совсем недавно, при лечении сердечной недостаточности использовали сердечные гликозиды. Однако в настоящее время их применяют меньше, особенно на начальном этапе лечения и только тогда, когда использование других препаратов оказалось неэффективным.
Конечно, при лечении сердечными гликозидами улучшается работа сердца, легче переносятся физической нагрузки. Однако нужно понимать, что при применении данных препаратов, происходит их накопление в организме. И при критической массе накопленного препарата может наступить отравление. Оно сопровождается следующими признаками: отсутствие аппетита, тошнота, рвота, снижение пульса, ощущение перебоев в работе сердечной мышцы.
При лечении используют также препараты диуретики (мочегонные). Их назначают при отечности из-за скопления избытка жидкости в организме. Отеки наблюдаются в области лодыжек, живота, легких. Из-за отеков резко увеличивается вес тела. Диуретики принимают по рекомендации врача. Чаще всего назначают фуросемид, диакарб, верошпирон и др.
В последнее время, в терапии сердечной недостаточности, в основном используют ингибиторы ангиотензинпревращающего фермента. К таким препаратам относят, например, эналаприл, берлиприл, лизиноприл. Они способствуют расширению кровеносных артерий, снижают периферическое сопротивление сосудов. Их действие облегчает функциональную способность сердца по проталкиванию крови в сосуды. Эти лекарственные средства назначают практически всем пациентам.
Кроме того, некоторым больным назначают бета-блокаторы, например, метопролол, конкор, карведилол. Эти препараты регулируют частоту сердечных сокращений и снижают кислородное голодание сердца, а кроме того, снижают повышенное давление. Будьте здоровы!
Дата публикации статьи: 18.12.2016
Дата обновления статьи: 18.12.2018
Из этой статьи вы узнаете: что такое острая сердечная недостаточность, какие бывают ее виды, наиболее частые причины возникновения. Симптомы, специальное лечение, как оказать помощь больному в домашних условиях.
Острой сердечной недостаточностью называется внезапно возникшее и угрожающее жизни патологическое состояние, при котором сердце полностью неспособно перекачивать кровь. В отличие от хронической сердечной недостаточности, которая может протекать «вялотекущее» и по несколько лет – при острой форме симптомы появляются резко и удерживаются в течении нескольких минут или часов.
Этот синдром является самым тяжелым осложнением всех болезней сердца, несет непосредственную угрозу жизни и в 45–60% заканчивается смертью больных. Его относят к неотложным состояниям, требующим экстренной медицинской помощи.
Состояние больных с любыми формами острой сердечной недостаточности критическое – они вынужденно находятся в лежачем или сидячем положении, задыхаются в состоянии покоя. Поэтому лечение должно быть консервативное (медикаменты, правильное положение тела, кислород) в режиме неотложных мероприятий, направленных на спасение жизни.
Лечебным процессом занимаются врачи двух специальностей: кардиолог или терапевт с обязательным участием реаниматолога. Больные с острой сердечной недостаточностью госпитализируются в реанимационное отделение.
Суть патологии, ее виды
За перекачивание крови в организме ответственны желудочки сердца. Всего их два:
- Левый – более мощный, принимает кровь из легких, обеспечивает продвижение по сосудам всего тела, снабжая их богатой кислородом кровью (большой круг кровообращения – конечности, внутренние органы, головной мозг).
- Правый – принимает кровь из вен всего тела, перекачивает по малому кругу (только по сосудам легких), где происходит всасывание кислорода.

Если любой из желудочков сердца внезапно не сможет выполнять свою насосную функцию – возникает тяжелое нарушение кровообращения в соответствующем сосудистом круге.
В зависимости от того, какой желудочек больше поражен, острая сердечная недостаточность может быть:
- Левожелудочковой – происходит застой крови в легких, а все остальные ткани переживают кислородное голодание.
- Правожелудочковой – застой крови во всех тканях, недостаточное поступление крови в легкие.
- Сочетанной или бивентрикулярной – когда поражены оба желудочка.
В 70–75% первично нарушается функция левого желудочка, в 25–30% правого. Сочетанная бивентрикулярная недостаточность сердца может быть в том случае, если лечение не приносит эффекта. Ее возникновение говорит о полной несостоятельности миокарда и в 90–95% заканчивается смертью.
Причины возникновения
Общие причины возникновения острой левожелудочковой сердечной недостаточности
Две группы причин:
- Кардиальные (сердечные) – заболевания сердца, приводящие к критическому нарушению структуры и функции миокарда (сердечной мышцы) – в 93–97% случаев.
- Внекардиальные – тяжелые заболевания и поражение внутренних органов, которые приводят к вторичному поражению миокарда.
| 1. Кардиальные причины | 2. Внекардиальные причины |
|---|---|
| Инфаркт миокарда (омертвение) | Печеночно-почечная недостаточность |
| Миокардит (воспаление миокарда) | Злоупотребление алкоголем |
| Острые нарушения сердечного ритма (мерцание фибриляция, экстрасистолия) | Отравление токсическими веществами и медикаментами |
| Тяжелый гипертонический криз | Злокачественные опухоли с метастазами |
| Врожденные и приобретенные пороки сердца и клапанного аппарата | Тяжелая или длительно существующая анемия |
| Прогрессирование и полная декомпенсация хронической сердечной недостаточности | Заболевания щитовидной железы (тиреотоксикоз, гипотиреоз), надпочечников (недостаточность, феохромоцитома) |
| Кардиомиопатия любого вида | Сепсис и тяжелые инфекции |
| Травмы сердца (ранения, сотрясение) | Объемный инсульт головного мозга |
| Послеродовая кардиопатия | Тяжелые операции, травмы, ожоги |
 Кардиомиопатия – одна из причин острой левожелудочковой сердечной недостаточности
Кардиомиопатия – одна из причин острой левожелудочковой сердечной недостаточности
Причины возникновения правожелудочковой сердечной недостаточности
Острая сердечная недостаточность правого желудочка отличается от левожелудочковой по причинам и механизмам развития. Наиболее часто это могут быть:
- (крупных веток) – закупорка сосудов легких тромбами;
- массивный инфаркт правого желудочка или межжелудочковой перегородки;
- переполнение (тампонада) перикарда кровью в результате травмы;
- травма грудной клетки, сопровождающаяся повреждением легких, скоплением воздуха и крови в плевральных полостях (клапанный пневмоторакс, гемоторакс);
- плеврит и перикардит (воспаление перикарда и плевры, сопровождающееся накоплением большого количества жидкости);
- массивное одностороннее или двухстороннее воспаление легких (пневмония);
- тяжелое течение бронхиальной астмы и астматический статус.
Теоретически, общей причиной возникновения острой недостаточности как правого, так и левого желудочков сердца могут быть любые из кардиальных и внекардиальных факторов. Но на практике наблюдается такая закономерность, что все болезни сердца и остальные патологические состояния протекают с преимущественным поражением миокарда именно левого желудочка. Поэтому они осложняются острой левожелудочковой сердечной недостаточностью.
Правый желудочек становится несостоятельным в основном (в 90–95%) по причине острой патологии со стороны легочной ткани. В результате ее стремительных перестроек миокард не может преодолеть повышенное сопротивление, оказываемое легочными сосудами в момент выброса крови.
Степени сердечной недостаточности
Разделение острой сердечной недостаточности на степени тяжести определяется выраженностью симптомов. Чем тяжелее проявления, тем выше степень.
Симптомы
В 80–90% случаев клиническая картина острой сердечной недостаточности всегда развивается очень быстро и внезапно (в течении нескольких минут) и может продолжаться до нескольких часов. В остальных 10–20% случаев проявления нарастают постепенно. Симптомы зависят от:
- причины возникновения;
- степени нарушений кровообращения;
- локализации пораженного желудочка (правый либо левый).

Недостаточность левого желудочка
Основные симптомы и проявления острой левожелудочковой сердечной недостаточности с учетом значимых факторов описаны в таблице:
| Степень тяжести | Симптомы, характеризующие степень тяжести |
|---|---|
| Сердечная астма | Внезапная одышка, удушье, чувство нехватки воздуха |
| Беспокойство, тревога, чувство страха | |
| Частое дыхание (более 22–25/минуту), поверхностное | |
| Вынужденное сидячее положение, невозможность лежать | |
| Синюшность пальцев рук, ног, кончика носа и ушей | |
| Бледность кожи и лица, липкий холодный пот | |
| Снижение артериального давления (до 100/60 мм рт. ст) | |
| Отек легких | Тяжела одышка и удушье, частое дыхание (более 25/минуту) |
| Хрипы клокочущего характера, которые слышны на расстоянии | |
| Сухой кашель с периодическим выделением пенисто мокроты | |
| Полная невозможность дыхания в положении лежа | |
| Слабый частый пульс (более 110 уд), глухость сердечных тонов | |
| Множественные влажные хрипы при выслушивании легких | |
| Остальные симптомы, характерные для сердечной астмы | |
| Кардиогенный шок | Помрачение сознания (заторможенность) или отсутствие |
| Снижение артериального давления менее 90/60 мм рт.ст. | |
| Выраженная бледность кожи с мраморно-синюшным оттенком | |
| Отсутствие мочи | |
| Все остальные симптомы отека легких и сердечной астмы |
 Симптомы недостаточности левого желудочка
Симптомы недостаточности левого желудочка
Процесс развития симптомов:
- Сердечная недостаточность левожелудочкового типа начинается из симптомов застоя крови в малом круге и поражения легких (одышка).
- По мере повышения давления в сосудах кровь начинает пропитывать легочную ткань, в результате чего она отекает и дыхание становится вообще не возможным.
- Если эти изменения не ликвидировать, они приводят к обеднению крови кислородом, что еще больше усугубляет состояние сердца.
- Последним этапом становится нарушение работы головного мозга и всех внутренних органов, прекращение сократительной деятельности миокарда, критическое снижение артериального давления. Все это за собой влечет смерть.
Правожелудочковая недостаточность
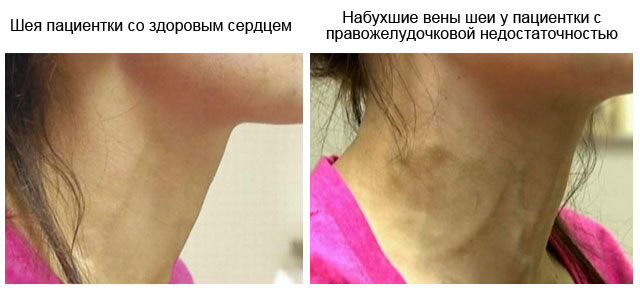
Если несостоятельным становится правый желудочек сердца, возникают симптомы застоя крови в самых крупных венах организма – верхней и нижней полой венах. Это состояние называют острым легочным сердцем. Его проявления:
Обязательные методы диагностики
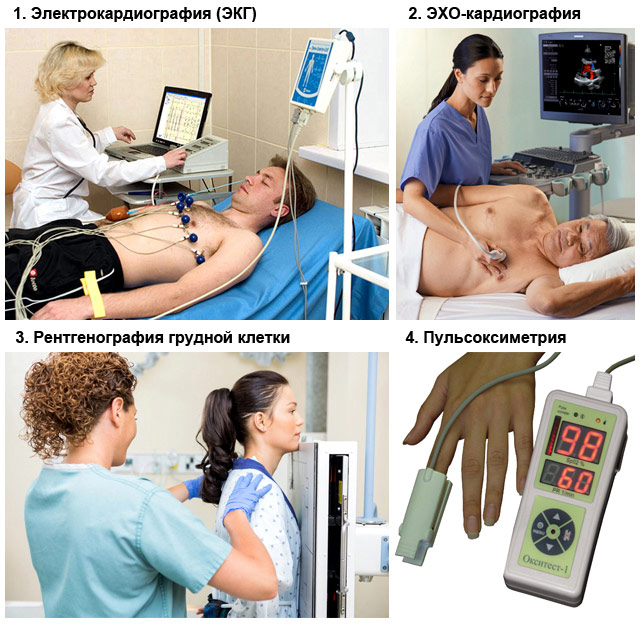
Всем больным с признаками острой сердечной недостаточности требуется дополнительная диагностика:
- ЭКГ (электрокардиография);
- рентгенография грудной клетки;
- пульсоксиметрия (измерение напряжения кислорода в крови);
- общий анализ крови;
- ЭХО-кардиография (УЗИ сердца);
- другие методы для уточнения причины острой сердечной недостаточности: анализ крови на тропонины, коагулограмма, биохимическое исследование.
 Методы диагностики острой сердечной недостаточности
Методы диагностики острой сердечной недостаточности
Методы и этапы лечения
Поскольку острая сердечная недостаточность является острым состоянием, то лечебные мероприятия по его устранению должны оказываться в экстренном порядке. Дорога буквально каждая минута. Как только заподозрена эта проблема, нужно начинать оказывать помощь.
Мероприятия первой помощи в домашних условиях
- Вызовите скорую помощь по телефону 103!
- Обеспечьте больному нужное положение тела: полусидя, ноги и руки опущены вниз, обязательно чтобы была опора под спину и голову. Опущенные конечности будут удерживать в себе кровь, что снизит нагрузку на сердце, а полусидячее положение туловища уменьшит одышку.
- Создайте условия для свободного доступа свежего воздуха к больному – освободите грудную клетку и шею от одежды и других предметов, откройте форточку, окно или дверь в помещении.
- При появлении симптомов отека легких рекомендуется наложить умеренно сдавливающие жгуты на нижние и верхние конечности (на уровне плеч и бедер);
- Пусть больной вместе с вдыхаемым воздухом вдыхает пары этилового спирта или крепкого алкогольного напитка (водка). Смочите ими ватку и уложите возле носа. Спирт является хорошим пеногасителем и препятствует прогрессированию отека легких.
- Определите пульс, частоту дыхания и давление. Если они отсутствуют, это говорит о клинической смерти. Начинайте реанимационные мероприятия: надавливания на нижнюю треть грудины (массаж сердца) около 100 р/мин, искусственное дыхание. Перед их выполнением уложите больного на спину на твердой поверхности, запрокиньте голову, очистите ротовую полость от слизи и посторонних предметов (протезы, рвотные массы и т. д.).


Медикаментозное лечение
Излечить острую сердечную недостаточность можно только путем комплексной медикаментозной терапии. Она включает в себя:
1. Обезболивание и снятие страха
Для этого внутримышечно вводятся препараты:
- Анальгин или Кетанов в сочетании с Димедролом;
- Наркотические аналгетики – Морфин (предпочтительно), Промедол, Омнопон (при отсутствии Морфина).

2. Стимуляция сердечной деятельности
- Дофамин – увеличивает силу и частоту сердечных сокращений (разгоняет сердце), повышает артериальное давление. Вводится в виде внутривенной капельницы в высоких дозах при низком давлении, в низких дозах при нормальном или повышенном давлении в сочетании с отеком легких.
- Мезатон, Норадреналин – преимущественно повышают артериальное давление, стимулируют миокард с минимальным влиянием на частоту сокращений. Наиболее целесообразно внутривенные уколы или капельницы при кардиогенном шоке.
- (Дигоксин, Строфантин) – увеличивают силу сердечных сокращений, замедляя их частоту. Не влияют на артериальное давление. Противопоказаны при инфаркте миокарда.

3. Уменьшение венозного возврата крови к сердцу, разгрузка желудочков
- Нитраты – препараты Нитроглицерин, Изокет, Нитро-мик. Можно давать больному как в виде таблеток под язык каждые 5–10 минут или вводить внутривенно (ставить капельницу) под контролем давления.
- Бета блокаторы (препараты Метопролол, Анаприлин) – таблетка под язык.
- Мочегонные средства (препараты Фуросемид, Лазикс, Трифас). Лучше всего вводить внутривенно в высоких дозах.

4. Другие мероприятия и препараты
- Постоянные ингаляции увлажненного кислорода с парами этанола.
- Внутривенное введение глюкокортикоидных гормонов (препараты Преднизолон, Дексаметазон, Гидрокортизон).
- Препараты, расширяющие бронхи – Эуфиллин.
- Специфические медикаменты для лечения основных заболеваний (тромбоэмболия легочной артерии, инфаркт миокарда, аритмия) – антикоагулянты (Гепарин), (Амиодарон, Аритмил, Верапамил, Лидокаин).

Если причина сердечной недостаточности обусловлена травмами, ранениями сердца и грудной клетки, патологическим скоплением жидкости в плевре или перикарда на фоне воспаления, больные нуждаются в срочном оперативном лечении – пункции или постановки дренажа в соответствующую полость для откачивания выпота (крови, гноя).
Исход и прогноз
Острая сердечная недостаточность характеризуется неутешительными общими статистическими данными – около 50–60% больных умирают. Исход зависит от причины возникновения, степени выраженности и своевременности лечения этого осложнения. При правильном лечении прогнозы такие:
- Если причина или массивная тромбоэмболия легочной артерии – летальность превышает 90%.
- Начальные симптомы в 90% успешно разрешаются на фоне медикаментозного лечения.
- Успешность лечения проявлений острой сердечной недостаточности в виде – 60–70%.
- Стадия отека легких разрешается в 50%.
- Кардиогенный шок в 80–90% заканчивается смертью.
Несмотря на печальную статистику, ни в коем случае не опускайте руки. Жизнь одна, и за нее нужно бороться. Тем более, что старания вознаграждаются!
Сердце не справляется с насосной функцией, а значит, не может обеспечить нормальное кровообращение и снабжение органов кислородом. При этом кровоток замедлен, внутрисердечное давление повышено. Самые частые причины такого состояния – это кардиологические заболевания.
Сердечно-сосудистая недостаточность – это самое распространенное осложнение многих заболеваний сердца, которые ведут к ухудшению его работы. Как правило, прогрессирует СН крайне медленно и развивается в несколько стадий. Чтобы выполнять свою работу, сердце начинает увеличиваться в размерах и утолщаться. Однако, это поддерживает кровоток недолго, и постепенно кислородный обмен и питание сердечной мышцы нарушаются, из-за перенапряжения происходят изменения в тканях, которые и приводят к расстройствам в работе сердца. Если СН развивается в считанные минуты, часы или дни, то речь идет об острой форме, в остальных случаях – это хроническая форма.
Причины
Середечно-сосудистая недостаточность не является самостоятельным заболеванием. Причины возникновения – следующие заболевания:
- артериальная гипертензия;
- инфаркт миокарда;
- ишемическая болезнь сердца;
- пороки клапанов;
- заболевания миокарда.
Сердечная недостаточность развивается неодинаково при разных болезнях. Так, при инфаркте миокарда это происходит в течение нескольких дней или недель. При гипертонии процесс длится годами, до того как появятся первые признаки СН.
Симптомы
Сердечная недостаточность может иметь выраженные симптомы, но иногда протекает без каких-либо проявлений. При этом тяжесть заболевания и количество симптомов никак не связаны. То есть при значительном ослаблении мышцы сердца больной может ничего не ощущать, в то время как при незначительном поражении наблюдается много жалоб.
При сердечной недостаточности изменения происходят во всем организме. Симптоматика зависит от того, какая половина сердца, правая или левая, поражена. При левожелудочковой недостаточности переполнен малый круг кровообращения и сердце, и кровь частично переходит в легкие. В результате учащается дыхание, появляется кашель, кожа становится бледной или с синюшным оттенком. При правожелудочковой недостаточности переполняются периферические вены, и кровь пропотевает в ткани, образуя отеки. К наиболее характерным симптомам СН относятся:
Отеки нижних конечностей – один из основных симптомов сердечной недостаточности, появляется в результате нарушения кровообращения в почках
- Одышка. Это основной признак СН, который появляется даже при незначительных нагрузках, а с прогрессированием болезни – и в спокойном состоянии.
- Слабость и быстрая утомляемость. Эти признаки связаны с недостаточным кровоснабжением важных систем и органов. Так, если мозг испытывает нехватку крови, появляется спутанность сознания, головокружения, помутнения в глазах. Больные жалуются на нехватку сил, им тяжело выполнять физическую работу, которую раньше выполняли легко. Во время работы паузы отдыха увеличиваются.
- Отеки. Появляются в результате недостаточного кровоснабжения почек. Сначала они появляются в области голеней и стоп. Обе ноги отекают равномерно, обычно к вечеру, утром отеки пропадают. Постепенно они становятся более плотными, утром полностью не исчезают, распространяются на бедра и область живота. Увеличивается вес, учащаются ночные мочеиспускания, вздувается живот, пропадает аппетит, появляется тошнота.
- Учащение сердцебиения. Чтобы обеспечить организм кровью, сердце начинает биться чаще, учащается пульс, сердечный ритм нарушается.
- Кашель. Появляется после физической работы. Больные обычно не связывают его с заболеваниями сердца, а списывают, например, на хронический бронхит.
- Синюшность носогубных складок и ногтей. Посинение этих областей происходит даже при плюсовой температуре.
Сердечную недостаточность у детей с врожденными пороками сердца можно определить по следующим проявлениям:
- цианоз (посинение губ, ногтей, кожи);
- нарушение аппетита;
- учащенное дыхание;
- инфекционные заболевания легких;
- медленная прибавка в весе;
- низкая физическая активность.
Лечение сердечной недостаточности
При сердечной недостаточности требуется обязательное лечение. Необходимо находиться под наблюдением врача и выполнять все рекомендации. Больному следует изменить образ жизни, соблюдать диету, принимать лекарственные препараты. Если терапевтические методы не помогают и болезнь прогрессирует, показано хирургическое лечение.
Диета
При СН необходимо придерживаться диеты с низким содержанием соли. Питание должно быть направлено на снижение массы тела, если имеется избыток. Как известно, лишний вес дает значительную нагрузку на сердце. Пища должна содержать минимум сахара, жира и холестерина. Следует включать в рацион продукты богатые калием.
Образ жизни
Важно соблюдать режим труда и отдыха, отказаться от курения. Нужно избегать переутомления и работы, связанной с большими физическими нагрузками. Высокие нагрузки и вредные привычки – частые причины ухудшения общего состояния при СН.
Больным с сердечной недостаточностью показана регулярная лечебная гимнастика, которая замедляет прогрессирование СН, улучшает общее состояние, сглаживает симптоматику.
Следует избегать респираторных инфекций, например, таких как грипп, ОРВИ, пневмонии и других.
Пациент должен выполнять все предписания доктора. Лечение лекарственными препаратами должно проводиться под контролем врача и не может быть прервано без консультации с ним.

Острая сердечно-сосудистая недостаточность требует немедленной помощи и лечения в стационаре
Медикаментозное лечение
При СН требуется соблюдать режим приема медикаментов. Обычно назначают лечение следующими препаратами:
- БАР – блокаторы ангиотензиновых рецепторов.
- АКФ – ингибиторы ангиотензин-конвертирующего фермента.
- Диуретики.
- Бета-блокаторы.
- Антагонисты альдостерона.
- Сосудорасширяющие препараты.
- Калий, магний.
- Блокаторы кальциевых каналов.
- Средства для поддержания насосной работы сердечной мышцы.
Хирургические методы
Оперативное лечение показано при неэффективности медикаментозной терапии. Оно направлено на улучшение работы сердца и предотвращение его дальнейшего повреждения.
Шунтирование . Один из самых распространенных методов лечения СН, при котором кровоток направляют в обход блокированного сосуда.
Операция на клапанах . При сердечной недостаточности клапаны деформируются, и кровь начинает течь в обратном направлении. В этом случае требуется операция по их замене или восстановлению.
Операция Дора . Такое лечение может быть показано после инфаркта левого желудочка. В этом случае на сердце остается шрам, а область вокруг него истончается и растягивается при каждом сокращении сердца, в результате образуется аневризма. Во время хирургического вмешательства удаляют аневризму или мертвый участок ткани.
При тяжелой сердечной недостаточности, когда другие методы лечения оказываются бесполезными, может потребоваться пересадка сердца.
Когда вызывать врача?
Сердечная недостаточность может быть опасной и привести к смерти. Поэтому нужно знать, в каких случаях необходимо вызвать врача, не дожидаясь планового приема. Это следует сделать при обнаружении необычных симптомов, среди которых:
- Необъяснимое и быстрое увеличение веса.
- Усиление одышки, особенно в утреннее время.
- Увеличение отеков на ногах и в области живота.
- Утомляемость более сильная, чем обычно.
- Пульс больше 100 ударов.
- Усиление кашля.
- Повышенная сонливость или бессонница.
- Нарушения ритма сердца.
- Затрудненное дыхание.
- Спутанность сознания.
- Чувство беспокойства.
- Редкое мочеиспускание.
Также важно знать, когда требуется вызвать скорую помощь, чтобы оказать первую помощь. Это нужно сделать, если:
- у больного сильная боль или дискомфорт в груди, одышка, повышенное потоотделение, слабость, тошнота;
- пульс доходит до 150 ударов в минуту;
- резкая головная боль;
- слабость или неподвижность конечностей;
- потеря сознания.
Прогноз
Прогноз зависит от того, насколько выражены симптомы и насколько поражена сердечная мышца, а также от правильности выбранного лечения и соблюдения пациентом всех предложенных врачом схем.



















